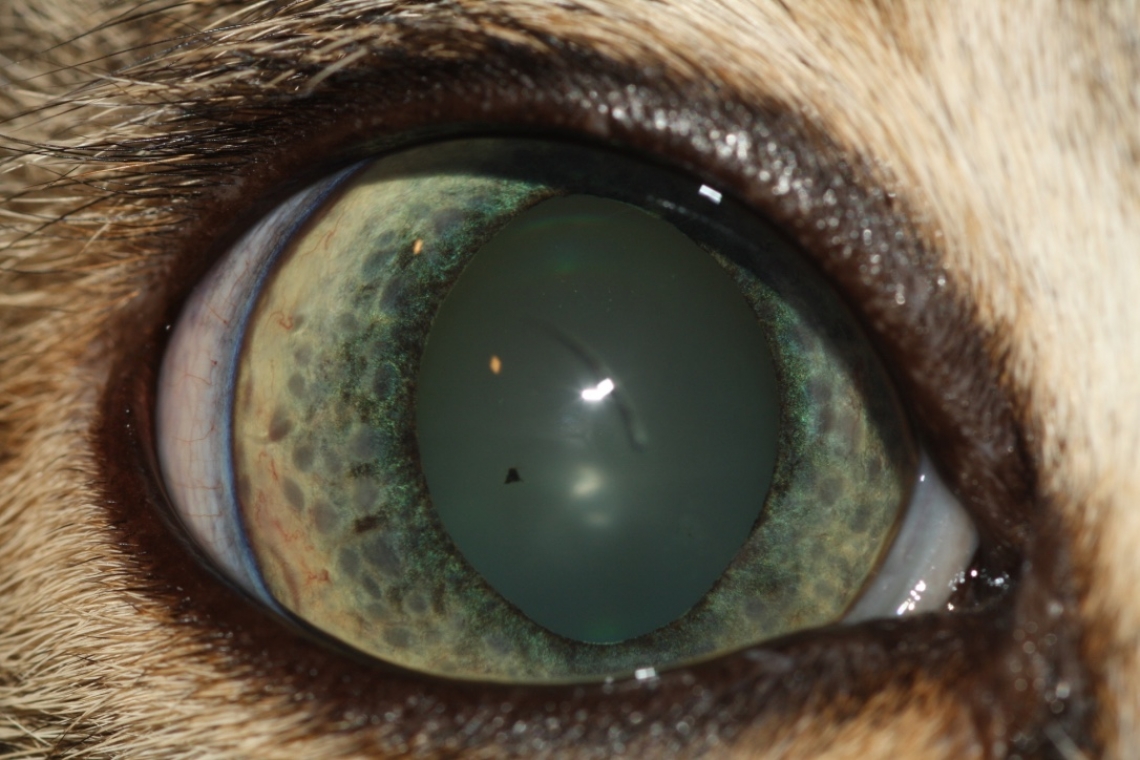
Con il termine di uveite si intendono le infiammazioni intraoculari che colpiscono principalmente l’iride e i corpi ciliari (strutture che producono l’umor acqueo). La sintomatologia può essere molto varia ma risulta caratterizzata da dolore, arrossamento congiuntivale, lacrimazione, fotofobia e difficoltà visive.Di solito alla visita clinica è possibile osservare miosi (pupilla più stretta), intorbidimento dell’acqueo, rossore sclerale e pressione oculare bassa. Talvolta l’infiammazione si estende al corpo vitreo (vitreite) e, nelle forme più gravi, anche alla coroide, con eventuale distacco di retina e cecità. Le cause di uveite sono molteplici e si possono dividere in forme infettive e non infettive: Le forme infettive possono essere virali (FeLV, FIV, FIP, Cimurro, Adenovirus, ecc), batteriche (Leptospirosi, Borrelia, Brucella, ecc) e parassitarie (Leishmania, Toxoplasma, Erlichia, Rickettsia, Funghi, Alghe, ecc). Le forme non infettive si dividono in immunomediate, che sono le più comuni (es: sindrome uveodermatologica, uveite lente indotta), neoplastiche (es: melanoma, adenocarcinoma dei corpi ciliari e linfoma), traumatiche, riflesse (associate ad ulcere corneali) e metaboliche (es: iperlipidemia e diabete). Per la diagnosi si deve ricorrere ad esami del sangue e delle urine completi, test sierologici e talvolta anche alla diagnostica per immagini (ecografia, TAC/RM), anche se spesso non è possibile evidenziare una causa certa: in questi casi si parla di uveite idiopatica. L'uveite idiopatica è molto frequente nell’uomo e nel gatto (anziano), con un’evoluzione lenta e a volte subclinica. La terapia deve essere il più possibile mirata alla causa, ma riconosce come farmaci principali alcuni antibiotici e antinfiammatori sistemici e topici, spesso da assumere in maniera continuativa a dosi più basse. Come frequente complicanza di queste infiammazioni può comparire il glaucoma, condizione caratterizzata dall’aumento della pressione endoculare per l’occlusione dell’angolo di drenaggio dell’umor acqueo.La pressione elevata crea un danno irreversibile al nervo ottico, con dolore oculare e perdita della visione permanente. In questi casi risulta necessario ricorrere a terapie che riducano la pressione, ma che spesso si rivelano inefficaci: per tale ragione può essere necessario impiegare soluzioni chirurgiche (ad es. laser, enucleazione). La prognosi per il mantenimento della vista in caso di uveite risulta sempre riservata e la diagnosi precoce appare fondamentale per limitare i danni, per questo non si devono sottovalutare i primi segni clinici, anche se alcuni sintomi (per es. il rossore oculare) sono comuni ad altre patologie meno gravi (ad es. congiuntiviti, sindrome dell’occhio secco, patologie corneali).Foto di copertina - uveite linfoplasmocitica in un gatto - (immagine concessa dall'autore Dr. Domenico Multari) “DVM, Dottore di Ricerca in Oftalmologia Veterinaria Specialista in Clinica e Malattie dei Piccoli Animali (Oftalmologia)”Dr. Domenico MultariAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Ansia da separazione: cos’è, cosa evitare e come aiutare il cane che ne soffre. L’ansia da separazione, problema comportamentale noto a tante persone, è un disagio che il cane manifesta con una ampia varietà di sintomi quando rimane senza la sua figura di riferimento. La causa dell’ansia da separazione è solitamente il tipo di legame che il cane, in giovane età, ha sviluppato con uno o più componenti della famiglia.Quando viviamo con un cucciolo, infatti, siamo spesso portati a coccolarlo continuamente, accoglierlo quando ci cerca per restare in contatto continuo con noi o addirittura tenerlo molto in braccio e iper-proteggerlo limitandolo nelle sue esplorazioni. Sicuramente è importantissimo essere rassicuranti e presenti con un cucciolo che cresce ed ha bisogno di riferimenti sicuri ma è altrettanto importante dargli delle opportunità per sperimentare le sue capacità di autonomia, facendolo con il giusto metodo e la corretta gradualità e tempistica. Ci sono cani che manifestano ansia anche solo quando perdono di vista il loro referente dentro casa, se non possono seguirlo fisicamente o almeno solo con lo sguardo, ed altri che invece soffrono di questo problema quando la famiglia esce di casa lasciandoli realmente da soli. I sintomi possono essere diversi e di differente intensità. Alcuni soggetti manifestano sintomi molto violenti anche se restano da soli per pochi minuti, facendo urina e feci sparse per casa, distruggendo cuscini o divani, tirando a terra libri o soprammobili e molto altro ancora.Altri cani, in aggiunta o in alternativa, quando restano da soli possono abbaiare o ululare ininterrottamente, per ore, dimenticando di bere e riposare perché incapaci di calmarsi. Tutto questo oltre ad essere molto dannoso per la loro salute, può creare problemi con i vicini di casa e danni anche piuttosto seri al mobilio. Cosa accade a questi cani? Qual è l’errore più comune che si commette di fronte a quello che fanno? L’errore più frequente che si commette rientrando a casa è punirli o sgridarli per i danni che hanno fatto. È vero, non è facile restare indifferenti quando si trova la casa devastata dal cane o il vicino ci ha chiamati per lamentarsi, eppure è fondamentale riuscire a farlo. Ciò che spesso noi chiamiamo “dispetto” in verità è l’espressione di un profondissimo disagio che il cane vive travolto da emozioni negative. Basta comprendere questo per capire quanto possa essere dannosa la punizione o il rimprovero. Ciò che provoca questo disagio spesso è una eccessiva dipendenza da noi, la percezione che il cane ha di insicurezza, una sorta di pensiero angosciante “da solo non riesco a sopravvivere”. L’ansia, espressa in quei danni che noi erroneamente pensiamo siano dispetti, in questi cani è davvero violentissima e loro cercano di affrontarla come possono: si agitano, ci cercano, annusano in giro, leccano, mordicchiano per provare a calmarsi, hanno dissenteria dovuta ad attacchi di colite e, nei casi più gravi, di panico.Facile immaginare perché sia necessario evitare la punizione. Tutto ciò accade contro la volontà dell’animale, anzi lui eviterebbe ben volentieri di stare così male. E allora se non sono dispetti perché quando rientriamo possiamo trovarlo affranto, come se si sentisse in colpa? Perché la nostra comunicazione non verbale è chiarissima agli occhi dei nostri amici, la nostra reazione di rabbia, seppur silenziosa o peggio se in passato si è tradotta in urla, sculacciate o punizioni, è evidente.Ciò che la rende disfunzionale è che tutto ciò che è stato in nostra assenza avviene a seguito di uno stato ansioso del tutto incontrollabile per il cane e che si traduce in comportamenti che vanno oltre la sua possibilità di interrompersi. Cosa fare, quindi? Attenzione: Inibizione o punizione dei sintomi di ansia provocano esclusivamente un peggioramento del problema. Oltre ad evitare le punizioni sarà importante evitare qualsiasi forma di contenimento come ad esempio chiuderlo in una gabbia in casa oppure in una stanza vuota al fine di limitare i danni.Decisamente più utile, per ridurre l’ansia e i relativi sintomi, sarà dargli supporto chiedendo aiuto a un parente oppure a un dog sitter, per limitare al minimo il tempo che passerà da solo. I sintomi dell’ansia da separazione sono difficili da accettare per noi, talvolta i danni sono veramente molto importanti, ma non dimenticate che esprimono una sofferenza che il cane non può controllare e che si eviterebbe ben volentieri anche lui.Pertanto vi consiglio, in prima battuta, di avere pazienza e comprensione perché il cane sta soffrendo tanto quanto voi patite gli effetti del suo comportamento e quanto prima di rivolgervi al vostro medico veterinario che valutata la situazione vi potrà consigliare un collega veterinario esperto in comportamento che saprà darvi aiuto rapidamente. Med. Vet., PhD, Esperto in comportamento animale riconosciuto FNOVI - Esperto in IAA: Interventi Assistiti con gli Animali - (Medicina comportamentale)Dr.ssa Maria Chiara CatalaniAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

L’insulinoma pancreatico del cane è un tumore endocrino che origina dalle cellule β del pancreas, che sono normalmente deputate alla produzione di insulina e che, in condizioni patologiche, provocano una condizione di grave ipoglicemia. In condizioni fisiologiche il ruolo dell’insulina è quello di facilitare il passaggio del glucosio dal sangue all’interno delle cellule ed ha pertanto azione ipoglicemizzante (ovvero abbassa la glicemia). Questo tumore è poco frequente nel cane, ha un comportamento solitamente maligno. In circa la metà dei soggetti, al momento della diagnosi possono essere presenti delle metastasi (es. linfonodi regionali, fegato o omento). Questo tumore pancreatico colpisce più frequentemente i cani di taglia medio-grande e di età adulta (9-10 anni), tuttavia si può manifestare anche in cani più giovani o più anziani. Quando posso sospettare un insulinoma nel cane ? La maggior parte dei cani è asintomatica per un periodo prolungato ed i segni clinici possono essere talvolta subdoli. I sintomi più frequentemente riscontrati in corso di insulinoma pancreatico si verificano in condizioni di digiuno o a seguito di esercizio fisico più o meno intenso e sono dati da: Debolezza Disorientamento Tremori Collasso Crisi convulsive, nei casi più gravi Come si diagnostica l’insulinoma nel cane? Purtroppo, non esiste un’unica metodica o un test specifico per raggiungere la diagnosi, ma è possibile considerare diversi aspetti: Sintomi clinici caratteristici, associati al riscontro di ipoglicemia (glicemia < 50 mg/dL) Insulinemia, ovvero la concentrazione di insulina nel sangue, interpretata contestualmente ad un episodio di ipoglicemia.I soggetti affetti da tale malattia, infatti, presentano un’inappropriata secrezione di insulina, che è troppo elevata in relazione ad un valore di glicemia molto basso. Diagnostica per immagini. Ecografia addominale: può essere utile nell’identificare una neoformazione a livello pancreatico o eventuali metastasi, tuttavia, data la sua scarsa sensibilità (ovvero la capacità di identificare i soggetti affetti), un esito negativo non consente di escludere con certezza la malattia. Tomografia Computerizzata: metodica che possiede un grado di sensibilità elevata e che consente di identificare anche eventuali metastasi di piccole dimensioni. Come si può curare un insulinoma pancreatico nel cane? Una volta stabilizzato il paziente in corso di sintomatologia acuta, le opzioni terapeutiche includono l’asportazione chirurgica, il trattamento medico dell’ipoglicemia o una combinazione di entrambe. Trattamento chirurgico: da preferire in cani con una singola massa resecabile, mentre valutabile da caso a caso in pazienti che sono affetti da più masse pancreatiche o che presentano già lesioni metastatiche.Le complicanze post-operatorie più comuni possono essere date dallo sviluppo di pancreatiti o iperglicemia persistente.L’ipoglicemia può anch’essa essere una possibile complicanza causata dalla presenza di metastasi (a volte microscopiche e non visualizzabili anche mediante indagini di diagnostica per immagini avanzata) che secernono insulina. In questo tipo di pazienti l’obiettivo è quello di limitare gli episodi di ipoglicemia associata allo sviluppo di sintomi clinici, attraverso la somministrazione di pasti piccoli e frequenti e, qualora non sufficiente, di una terapia medica adeguata. Terapia medica: il suo obiettivo è quello di ridurre i segni clinici determinati dall’iper-secrezione di insulina e può essere utilizzata o in preparazione alla rimozione chirurgica del tumore, oppure come unica terapia nei casi in cui il trattamento chirurgico non sia possibile e/o indicato.Le indicazioni principali sono innanzitutto di aumentare il numero di pasti (suddividendo la razione di cibo in 4-5 volte) e di limitare gli sforzi fisici e, qualora questi accorgimenti non fossero sufficienti a prevenire sintomi legati all’ipoglicemia è necessario ricorrere all’utilizzo di una terapia farmacologica. Gli zuccheri semplici (es miele o sciroppo di glucosio) possono scatenare la liberazione di insulina e vanno evitati; si possono invece utilizzare durante una crisi ipoglicemica sintomatica.I farmaci di prima scelta sono i cortisonici, da utilizzare alla dose minima efficace, cercando di minimizzare il più possibile gli effetti collaterali, dopodichè è possibile ricorrere ad altri principi attivi, quali ad esempio il diazossido, che ha la funzione di inibire la secrezione di insulina. Qual è la prognosi? Sulla base dell’alta percentuale di malignità e di metastasi i cani affetti da tumori insulino-secernenti presentano una prognosi a lungo termine da riservata a scarsa.I tempi medi di sopravvivenza possono essere molto variabili da caso a caso, tuttavia, sulla base della letteratura corrente, sembra che i cani che ricevono un intervento chirurgico di rimozione del tumore vivano sensibilmente più a lungo di quelli non operati.Con la collaborazione della Dr.ssa Mariachiara Re “DVM, Diplomato ECVIM-CA, EBVS® - European Veterinary Specialist in Small Animal Internal Medicine - Animali da compagnia, Endocrinologia non riproduttiva, medicina interna e terapia (Malattie Metaboliche).”Prof. Federico FracassiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

La cardiomiopatia ipertrofica felina (HCM, dall’inglese hypertrophic cardiomyopathy) è la patologia cardiaca più frequente nel gatto, e rappresenta circa il 57% delle patologie cardiache del gatto. La cardiomiopatia ipertrofica felina è una patologia cardiaca primaria che causa un ispessimento del miocardio ventricolare sinistro (il termine cardiomiopatia indica proprio una malattia del muscolo cardiaco), in assenza di altre cause cardiovascolari o sistemiche.L’ispessimento delle pareti cardiache può infatti essere anche secondario ad ipertensione sistemica o a stenosi aortica, oltre che stimoli ormonali (come in caso di ipertiroidismo), ma in questi casi è una condizione secondaria e non patologia primaria del muscolo cardiaco. Esistono razze maggiormente predisposte allo sviluppo della cardiomiopatia ipertrofica? La base genetica della cardiomiopatia ipertrofica felina è stata dimostrata nelle razze Maine Coon e Ragdoll, mentre nelle altre razze la causa di tale patologia è sconosciuta. Recentemente è stata proposta una mutazione genetica come responsabile di HCM anche nello Sphinx, tuttavia questo dato è ancora in fase di validazione scientifica. Le due mutazioni genetiche identificate finora nel Maine Coon e nel Ragdoll riguardano entrambe il gene MYBPC3 (MYBPC3- A31P nel Maine Coon e MYBPC3- R820W nel Ragdoll), che codifica la sintesi di una proteina regolatrice muscolare, ovvero che influenza la forza e la velocità di contrazione cardiaca. La miocardiopatia ipertrofica felina si riscontra frequentemente in molte altre razze feline (Sphinx, Norvegese delle foreste, British Shorthair, Himalayano, Cornish Rex, Persiano, Bengala), ma non sono ancora stati identificati i geni responsabili della malattia e sono scarse le conoscenze sulla sua modalità di trasmissione. È bene specificare che possono essere affetti da HCM anche gatti comuni europei, anche non incrociati con gatti di razza. Per definizione la cardiomiopatia ipertrofica felina è una patologia autosomica dominante (quindi basta la presenza della mutazione in una delle due coppie di geni affinché il soggetto ne sia affetto), a penetranza incompleta e variabilità fenotipica, il che implica che l’espressione clinica della malattia è estremamente variabile: molti gatti omozigoti (quindi che presentano la mutazione in entrambi i geni) sviluppano forme moderate o gravi entro i 4 anni di età, mentre i soggetti eterozigoti, ovvero portatori della mutazione solo in una coppia di geni, presentano forme più lievi e sopravvivono più a lungo. I soggetti maschi di razza Maine Coon sembrerebbero sviluppare la malattia precocemente e con una forma più severa rispetto alle femmine. Va tuttavia specificato che anche i soggetti negativi geneticamente, per le due razze di cui conosciamo la mutazione genetica causativa la malattia, possono sviluppare l’HCM per diversi fattori, tra cui verosimilmente il fatto che la mutazione genetica ad oggi riconosciuta è solo una a fronte delle 1400 circa mutazioni responsabili della stessa patologia nell’uomo. Come faccio a sapere se il mio gatto è affetto da HCM? La miocardiopatia ipertrofica diventa solitamente clinicamente manifesta in un’età compresa tra i 4 e i 7 anni, ma nelle razze Maine Coon e Ragdoll l’età di insorgenza è precoce. La malattia può decorrere in maniera completamente asintomatica, quindi l’animale può non avere nessun sintomo, fino alla comparsa di insufficienza cardiaca congestizia o di tromboembolismo arterioso. Spesso l’unico reperto clinico di tale patologia è rappresentato, all’auscultazione cardiaca, da un soffio, ritmo di galoppo od un’aritmia in gatti asintomatici, ma può essere riscontrata anche in assenza di alterazioni cliniche. I soffi, nei gatti affetti da HCM, possono diventare più evidenti con l’aumento della frequenza cardiaca, conseguente ad esempio allo stress della visita clinica od a manualità che il cardiologo attuerà ad hoc al fine di evocarla. Tuttavia la sola presenza di un soffio non è un test di screening adeguato alla diagnosi di cardiomiopatia ipertrofica. Il polso femorale può presentarsi normale, debole, fino ad assente in corso di tromboembolismo iliaco; in quest’ultimo caso il paziente manifesta dolore improvviso con zoppia o paralisi mono o bilaterale degli arti posteriori, che si presenteranno freddi e con cianosi (presenza di un colore bluastro) dei cuscinetti digitali e del letto ungueale. La dispnea, ovvero la difficoltà respiratoria, nei gatti affetti da cardiomiopatia ipertrofica è spesso associata allo scompenso cardiaco, che si può manifestare come edema polmonare o versamento pleurico. L’esame radiografico del torace in corso di HCM può risultare normale nelle forme lievi ed iniziali della patologia, mentre in stadi più avanzati si possono riscontrare delle alterazioni della silhouette cardiaca indicative di cardiomegalia (aumentate dimensioni cardiache). Lo studio radiografico può inoltre rivelarsi utile per valutare i vasi polmonari ed il loro stato di congestione, oltre che per verificare/confermare la presenza di edema polmonare o versamento pleurico, espressioni di uno scompenso cardiaco in atto. La radiografia del torace è inoltre essenziale per il monitoraggio della risposta alle terapie in pazienti con insufficienza cardiaca congestizia. L’elettrocardiografia viene utilizzata come mezzo diagnostico collaterale per la valutazione di eventuali aritmie cardiache primarie o secondarie al danno miocardico, mentre è sicuramente l’ecocardiografia l’esame di elezione per la diagnosi della cardiomiopatia ipertrofica. L’esame viene eseguito dopo tricotomia della regione parasternale e con il paziente in decubito laterale. La valutazione dello spessore del miocardio, quindi del muscolo cardiaco, nelle diverse porzioni della parete ventricolare sinistra e del setto interventricolare, attraverso un’osservazione di tutti i segmenti, analizzati in diverse scansioni, è il punto cruciale per la diagnosi di cardiomiopatia ipertrofica. Talvolta lo spessore del ventricolo sinistro rientra in una classe borderline per cui non è ancora possibile parlare di fenotipo ipertrofico, ma al contempo non è possibile classificare il soggetto come sano. In questi casi solo dei controlli seriali ci permetteranno di dire se il gatto è affetto o meno da HCM. Un’ importante osservazione dal punto di vista ecocardiografico è l’eventuale presenza di ecocontrasto spontaneo all’interno del lume atriale (c.d. smoke effect), in quanto la sua presenza suggerisce una fase prodromica alla formazione di trombi e l’aumento del rischio di tromboembolismo arterioso come possibile esito della patologia. Fig. 1 - Gatto Ragdoll: l'esame ecocardiografico evidenzia l'ispessimento delle pareti del ventricolo sinistro. Ho un gatto con HCM, che cosa mi devo aspettare? La prognosi della cardiomiopatia ipertrofica è molto variabile in funzione della fase in cui viene diagnosticata la patologia e dell’entità dell’ipertrofia stessa, oltre che del quadro clinico nel complesso. Il paziente asintomatico ha solitamente una prognosi favorevole, con lunghi tempi di sopravvivenza, mentre questi sono ridotti nel caso di scompenso cardiaco o tromboembolismo. Il più importante fattore predittivo dell’esito della patologia sembra essere infatti la presenza o meno di sintomatologia al momento della diagnosi: in particolare soggetti riferiti per scompenso congestizio o per tromboembolismo sono a più alto rischio di decesso, a causa della stessa complicanza, nell’arco dei due anni successivi. I gatti affetti da HCM ostruttiva hanno una prognosi migliore rispetto a quelli che presentano la forma non ostruttiva, questo poiché nelle forme ostruttive è spesso presente un soffio cardiaco che permette al veterinario di effettuare una diagnosi precoce. Esiste una terapia per la cardiomiopatia ipertrofica? L’obiettivo della terapia nei casi di cardiomiopatia ipertrofica è quello di prevenire lo scompenso cardiaco, i fenomeni tromboembolici e la morte improvvisa. Il trattamento del paziente asintomatico è uno degli argomenti più dibattuti nella comunità scientifica, poiché mentre alcuni studi sostengono il beneficio dei farmaci beta-bloccanti in gatti affetti da HCM subclinica, altri non ne riconoscono nessuna evidenza scientifica nell’utilizzo in gatti con cardiomiopatia ipertrofica felina da lieve a moderata in assenza di segni clinici. Nei casi in cui sia già presente insufficienza cardiaca congestizia la finalità della terapia consiste nel trattare lo scompenso nel paziente acuto ed aumentare i tempi di sopravvivenza del nostro paziente, spesso attraverso l’utilizzo di farmaci diuretici. Nel caso di versamento pleurico e grave difficoltà respiratoria ad esso associata, è possibile ricorrere alla toracocentesi, ovvero alla rimozione del liquido libero presente nella cavità toracica. Ho un gatto di razza Maine Coon o Ragdoll, come mi devo comportare? Come abbiamo detto, per i gatti appartenenti a queste razze esiste un test genetico per la cardiomiopatia ipertrofica, tuttavia non è sufficiente il solo esito negativo come test di screening.Tutti i soggetti appartenenti a questa razza devono essere annualmente sottoposti ad esame ecocardiografico di screening, a partire dall’anno di età o prima dell’accoppiamento.Individuare la patologia in fase precoce è una delle chiavi del successo per il benessere e la prognosi del nostro gatto. “Med. Vet., Med Vet, GPCert in Cardiologia - (Cardiologia)”Dr.ssa Marta ClarettiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}
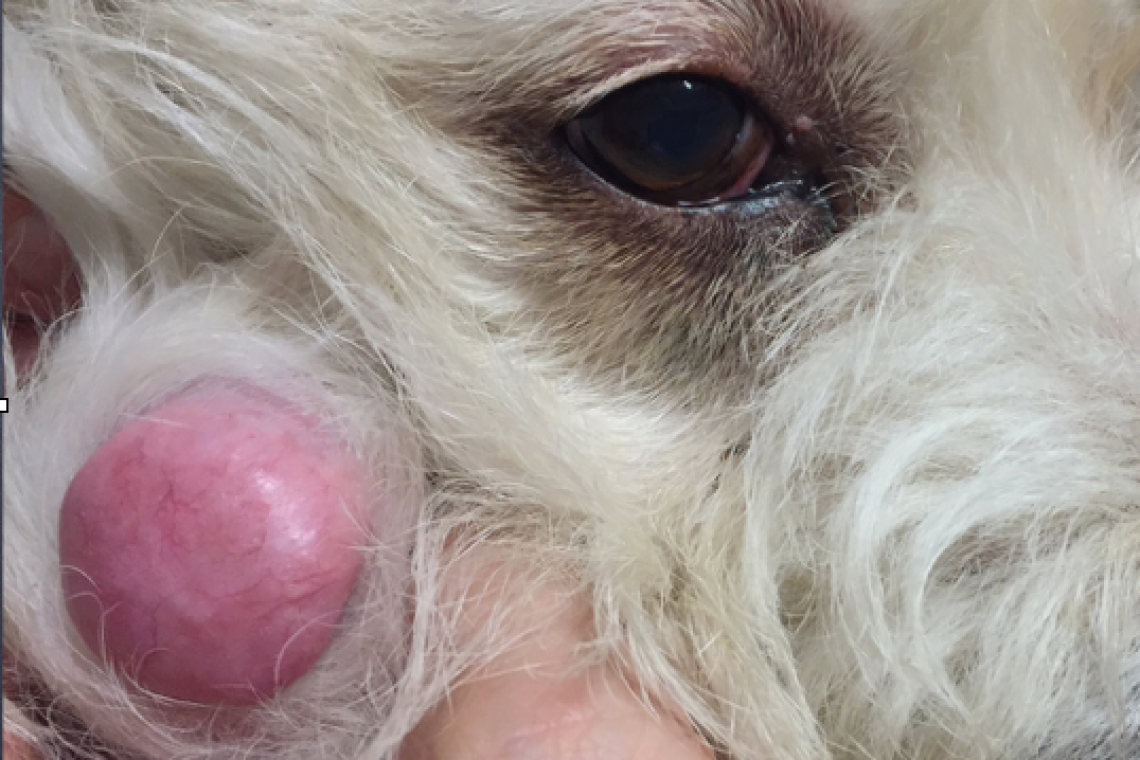
Cosa sono i noduli cutanei? I noduli cutanei sono escrescenze rilevate che si osservano frequentemente sulla cute di cani e gatti; essi si formano quando un infiltrato cellulare, infiammatorio o neoplastico, si localizza nel derma e/o nel grasso sottocutaneo, fino a formare un rilievo visibile ad occhio nudo. Ma nodulo è sinonimo di neoplasia? In presenza di un nodulo cutaneo i proprietari sono sempre in apprensione per il timore che ci si trovi di fronte a un tumore maligno, ma non necessariamente un nodulo cutaneo è indicativo di un processo neoplastico e, tra questi, non è detto che si tratti di un tumore con un comportamento biologico maligno. Un classico esempio è l’Istiocitoma cutaneo, una proliferazione benigna di cellule istiocitarie residenti nello spessore dell’epidermide, che si osserva frequentemente nei cani; l’istiocitoma ha un comportamento biologico benigno dal momento che va incontro a regressione spontanea nell’arco di alcune settimane dalla sua insorgenza. Come si fa a capire di che natura è un nodulo? La natura di questi noduli non può essere definita mediante il solo esame visivo. Una visita clinica da parte del Medico Veterinario è il primo step per un rapido iter diagnostico, che in alcuni casi può salvare la vita all’animale. Nell’arco degli ultimi anni, la Medicina Veterinaria ha fatto passi da gigante circa la capacità di interpretare, mediante un esame citologico (la valutazione delle cellule campionate dalla lesione mediante ago fine), i preparati cellulari provenienti da noduli cutanei; questo esame, che non viene invece eseguito di routine in Medicina Umana. E’ rischioso per l’animale l’esame citologico? Il prelievo di cellule mediante ago sottile è un esame rapido, facile da eseguire nonché ripetibile, cioè si può eseguire più volte nel caso i primi prelievi non fornissero indicazioni diagnostiche utili; inoltre, non essendo doloroso, non necessita di anestesia locale. Inserendo un ago nel nodulo ed eseguendo ripetuti movimenti, sia di rotazione sia antero-posteriori, è pertanto possibile raccogliere un numero di cellule sufficiente per un’adeguata valutazione al microscopio. Le cellule campionate vengono strisciate su un vetrino, colorate e osservate al microscopio. Figura 1 - Figura 2 - Ma tale tecnica è sempre diagnostica? Con questa metodica è possibile molto spesso definire la natura della lesione oppure ottenere indicazioni rapide circa ulteriori esami da eseguire, come ad esempio l’asportazione del nodulo da sottoporre ad esame istologico, oppure esami ematochimici o di diagnostica per immagine.Va comunque sottolineato che esistono alcune lesioni che, per loro natura e indipendentemente dalle abilità manuali dell’operatore, non forniscono cellule. E’ per esempio il caso di lesioni composte da grandi quantità di collagene maturo (es. amartomi o tumori dei tessuti molli) o di lesioni vascolari (emangiomi/emangiosarcomi); in questi casi, campioni ematici o addirittura privi di cellule, non sono in grado di fornire alcuna indicazione utile al Medico Veterinario e pertanto la diagnosi può essere ottenuta solo con un esame istologico (dopo asportazione della lesione). In conclusione L’esame citologico è pertanto un esame molto utile, di rapida esecuzione, non pericoloso e a basso costo che può fornire indicazioni fondamentali per definirne l’esatta natura di un nodulo cutaneo e mettere in pratica, in tempi rapidi, tutti gli accertamenti volti alla risoluzione del problema. “Medico Veterinario - (Dermatologia ed Allergologia - Citologia ed Istologia dermatologica – Micologia - Parassitologia dermatologica e Otologia)”Dr. Francesco AlbaneseAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

La retina è la struttura più interna del globo oculare adibita al meccanismo della visione.E’ costituita da un sottilissimo strato di cellule (fotorecettori e altre cellule “regolatrici”) che interagendo con la luce inviano, tramite le vie ottiche nervose, uno stimolo alla corteccia cerebrale visiva, dove l’immagine viene percepita coscientemente. La retina è una struttura molto delicata, supportata da un network vascolare ben sviluppato nei nostri animali, necessario per garantire un adeguato supporto energetico all’elevata richiesta metabolica dei fotorecettori: per questo motivo anche il più piccolo danno può portare rapidamente a gravi deficit visivi. Le patologie retiniche del cane e del gatto si dividono in congenite ed acquisite. Le prime sono presenti fin dalla nascita o dalle prime settimane di vita e spesso sono ereditarie in certe razze. Fra queste ricordiamo: le displasie retiniche, tipiche dei cani di razza Retrievers e Spaniels, in cui si possono osservare delle piccole “pieghe” più o meno estese sulla retina che di solito non provocano deficit visivi (se non nelle forme gravi e totali) la CEA o Collie Eye Anomaly, sindrome tipica della razza Collie ma anche degli Shetland e Australian Sheperd, in cui, a seconda del grado, si manifestano varie anomalie (ipoplasia della coroide, coloboma del nervo ottico, emorragie e distacchi di retina) più o meno gravi e quindi con impatto diverso sulla vista. Per questa patologia è disponibile un test genetico (gene NHEJ1), che però non sostituisce la visita clinica che dovrebbe essere effettuata nei cuccioli entro le otto settimane di vita; dopo tale età in alcuni soggetti con la crescita potrebbe venire “mascherato” il primo grado della malattia. Fra le patologie retiniche acquisite del cane e del gatto le più frequenti sono le corioretiniti, le degenerazioni retiniche e i distacchi di retina. Le corioretiniti sono patologie infiammatorie che riconoscono varie cause, comuni anche alle uveiti, come forme infettive sistemiche, traumatiche, neoplastiche o legate a disordini immunomediati. Possono essere mono o bilaterali e nella fase acuta si manifestano con deficit visivi e possibili aree di edema per accumulo di materiale infiammatorio sottoretinico, ma abbastanza ben visibili oftalmoscopicamente. Talvolta si può arrivare ad avere emorragie della retina e del vitreo fino al distacco multiplo. La terapia deve essere mirata alla causa sottostante e instaurata prima possibile per evitare danni estesi e permanenti con deficit visivo parziale o totale. Le degenerazioni retiniche o PRA (Atrofia Progressiva della Retina) sono un gruppo di patologie ereditarie che portano lentamente a cecità per morte prematura dei fotorecettori retinici. Sono tipiche di molte razze (come ad es. Barboncini, Labrador, Cockers, Bassotti, Setters, Yorkshire Terriers, gatti Persiani e Abissini) ed insorgono in età giovanile o avanzata a seconda del tipo e della razza. Sono bilaterali e caratterizzate di solito da un iniziale deficit visivo notturno che nel tempo diventa completo; al momento non sono disponibili terapie efficaci in grado di curare la malattia, ma solo integratori che possono rallentarne l’evoluzione, soprattutto se la diagnosi risulta precoce. Una particolare forma di degenerazione è la SARDS (Sudden Acquired Retinal Degeneration Syndome), una sindrome che colpisce solo la specie canina ed è caratterizzata dalla perdita improvvisa e di solito permanente della visione in assenza di segni clinici retinici iniziali (la retina appare oftalmoscopicamente normale). In molti casi la cecità è accompagnata da aumento di peso, dell’appetito, e della sete. Per confermare la diagnosi è necessario effettuare un’elettroretinografia (ERG), che in caso di malattia mostrerà un tracciato completamente ipovoltato/estinto (assenza totale di attività elettrica della retina). Attualmente non si è ancora scoperta una causa certa della SARDS, anche se il dibattito scientifico è molto acceso a riguardo, e non esistono terapie realmente efficaci. I distacchi di retina sono caratterizzati dalla separazione della neuroretina dall’epitelio pigmentato sottostante, con perdita della funzione e degenerazione secondaria dei fotorecettori. L’animale di solito si presenta cieco (se la condizione è bilaterale e completa) con pupilla dilatata e a volte associata ad emovitreo (sangue all’interno dell’occhio); alla visita clinica verrà evidenziato un “sollevamento” della retina. Il distacco può derivare da patologie infiammatorie, infettive, primarie o secondarie, o correlato a ipertensione sistemica (più frequente nel gatto anziano); può anche derivare da rotture della retina legate a traumi e trazioni come nel caso di chirurgie intraoculari, lussazioni della lente e degenerazioni del vitreo (tipica di alcune razze come Piccolo levriero italiano, Shih-tzu e Boston terrier). Infine può essere correlato a forme di displasia congenita o può risultare spontaneo per predisposizione di un soggetto o di una razza. Il distacco retinico talvolta risponde alle terapie mediche, soprattutto se instaurate in tempo e se efficaci verso la causa sottostante, ma in casi selezionati l’unica soluzione può essere chirurgica (retinopessi o chirurgia vitreoretinica), che però non sempre garantisce una buona prognosi per il recupero e il mantenimento della visione. La Neurite ottica rappresenta una grave infiammazione del nervo ottico, mono o bilaterale che esita spesso in cecità permanente. Le cause e le terapie sono simili a quelle già citate per le corioretiniti. La retina può infine soffrire più raramente di altre malattie acquisite legate a disordini metabolici (retinopatia diabetica, sindrome da iperviscosità, lipemia retinalis), nutrizionali (carenza di taurina nel gatto), tossici (enrofloxacina nel gatto e ivermectina nel cane) o neoplastici (es. melanoma). Nel caso in cui si manifesti o si sospetti una riduzione della capacità visiva del proprio amico animale o nel caso si manifesti un qualunque sintomo oftalmico, è sempre consigliabile farlo visitare al più presto dal vostro veterinario di fiducia.“DVM, Dottore di Ricerca in Oftalmologia Veterinaria Specialista in Clinica e Malattie dei Piccoli Animali (Oftalmologia)”Dr. Domenico MultariAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

L’eccesso di lipidi nel sangue si riferisce ad un aumento della concentrazione del colesterolo (ipercolesterolemia) o dei trigliceridi (ipertrigliceridemia) e prende il nome di iperlipidemia. Questi due tipi di grassi vengono trasportati nel sangue legati a delle proteine, formando le cosiddette “lipoproteine”. Le due lipoproteine principali sono le HDL (lipoproteine ad alta densità) e le LDL (lipoproteine a bassa densità). Nell’uomo le LDL possono accumularsi nei vasi sanguigni, in particolare in quelli che irrorano il cuore (arterie coronarie), portando allo sviluppo di placche (aterosclerosi) e predisponendo ad altre complicazioni, spesso fatali (es. infarto del miocardio). Al contrario, le HDL hanno un effetto benefico, poiché riescono a trasportare i grassi dalle arterie verso il fegato, diminuendo il fenomeno di aterosclerosi. Seppure in medicina umana LDL e HDL vengono misurate nella maggior parte dei laboratori di analisi, in medicina veterinaria la concentrazione di lipidi nel sangue viene invece normalmente valutata tramite la concentrazione di colesterolo abbinata a quella dei trigliceridi. La maggior parte dei trigliceridi viene assunta con l’alimento, mentre il colesterolo viene perlopiù sintetizzato e successivamente immagazzinato nel fegato. I lipidi possono essere utilizzati come fonte energetica e per la sintesi di diverse sostanze o strutture (es. acidi biliari, ormoni, membrane cellulari). Per effettuare un’analisi biochimica è necessario prelevare il sangue in una provetta senza anticoagulante e centrifugarlo, in modo da separare la componente cellulare (globuli rossi, globuli bianchi, piastrine) dalla componente liquida (siero).In pazienti con grave iperlipidemia si può talvolta evidenziare un accumulo di lipidi nel siero, che si presenta con un tipico aspetto “lattiginoso” (Figura 1). L’elevata turbidità del siero dovuta alla presenza di lipidi può, inoltre, causare disturbi nelle metodiche di analisi, dando risultati non attendibili degli altri valori all’esame biochimico. Figura 1 - La foto mostra 2 provette di siero (il substrato dal quale vengono eseguiti la maggior parte degli esami del sangue).Nella provetta di destra il siero si presenta con il caratteristico colorito giallastro ma limpido, nella provetta a sinistra (freccia blu) è invece torbido. In tali casi si parla pertanto di siero lipemico. In alcuni cani e gatti con iperlipidemia cronica può avvenire un accumulo dei lipidi nella camera anteriore dell’occhio. Figura 2 e copertina - lipidosi dell’umor acqueo. In questo gatto si può notare l’occhio destro normale ed il sinistro di colore bianco per l’accumulo di lipidi nell’umore acqueo. Foto gentilmente concessa dal Dr. Domenico Multari (Esperto MYLAV)Una problematica associata all’iperlipidemia nel cane e nel gatto è l’accumulo di grasso nel fegato (lipidosi epatica): questo fenomeno, in casi gravi, può anche compromettere la funzionalità del fegato. Il Medico Veterinario può effettuare un prelievo delle cellule del fegato inserendo un ago attraverso la cute dell’addome. La procedura viene effettuata con l’aiuto di una sonda ecografica e non è normalmente rischiosa o particolarmente dolorosa per l’animale. Le cellule prelevate vengono collocate su un vetrino e colorate per essere poi osservate al microscopio (Figura 3).Figura 3 - Nelle due immagini, catturate da un microscopio con lente a medio ingrandimento (400x), si possono osservare le cellule di un normale fegato di un cane (sinistra) e le cellule del fegato di un cane con grave lipidosi epatica (destra), evidenziabile come grandi vacuoli biancastri (frecce) all’interno delle cellule. Qualora venga rinvenuto un elevato quantitativo di grassi agli esami del sangue del cane o del gatto, risulta innanzitutto importante assicurarsi che il prelievo sia stato effettuato a digiuno. E’ molto importante che l’animale sia stato a digiuno per almeno 7-12 ore prima del prelievo di sangue. Se l’alimento è stato assunto poche ore prima del prelievo può infatti esserci un fisiologico aumento dei lipidi nel sangue che si risolve spontaneamente lontano dai pasti. Nel caso in cui il pasto fosse particolarmente ricco di grassi o molto abbondante è consigliato attendere anche più di 15 ore prima di effettuare un prelievo di sangue. Spesso, in medicina umana, un aumento del colesterolo e dei trigliceridi nel sangue è dovuto ad abitudini alimentari inappropriate, come una dieta ricca di grassi. In medicina veterinaria questa è una delle cause meno comuni evidenziabili a volte in cani e gatti obesi, spesso con stile di vita sedentario, in cui non si riscontrano altri particolari segni clinici o alterazioni ad esami di laboratorio e altri esami collaterali. Molto spesso, invece, l’aumento del colesterolo e/o dei trigliceridi può essere un campanello di allarme per alcune malattie ormonali del cane, ovvero nella sindrome di Cushing ovvero iperadrenocorticismo (aumentata produzione del cortisolo), nel diabete mellito (diminuita produzione o efficacia dell’insulina) oppure nell’ipotiroidismo (diminuita produzione di ormoni della ghiandola tiroide). Anche l’infiammazione del pancreas (pancreatite) può essere una causa o una conseguenza dell’iperlipidemia. Nei cani di razza Schnauzer nano è stato visto come l’iperlipidemia aumenti fino a 5 volte la possibilità di sviluppare una pancreatite, pertanto uno dei motivi per cui è essenziale riconoscere e trattare l’iperlipidemia nel cane è quello di prevenire l’insorgenza di questa malattia. Una grave malattia renale (nefropatia proteino-disperdente) o un accumulo di materiale nella cistifellea (mucocele) sono altre patologie che possono causare iperlipidemia. Alcuni farmaci antinfiammatori (glucocorticoidi), farmaci per il trattamento dell’epilessia (fenobarbitale) o terapie ormonali (estrogeni) possono indurre il fegato a mobilitare un maggior numero di grassi, causando iperlipidemia. Le principali patologie che causano iperlipidemia nel cane e nel gatto sono riassunte nella Tabella 1. Tabella 1: principali cause di iperlipidemia nel cane (C) e nel gatto (G) Causa dell’iperlipidemia Tipo di iperlipidemia Dopo i pasti (C) (G) Aumento dei Trigliceridi (raramente del Colesterolo) Obesità (C) (G) Aumento di Trigliceridi e Colesterolo Diabete Mellito (C) (G) Aumento di Trigliceridi e Colesterolo Ipotiroidismo (C) Aumento di Trigliceridi e Colesterolo Iperadrenocorticismo (C) Aumento di Trigliceridi e Colesterolo Pancreatite (C) (G) Aumento di Trigliceridi e Colesterolo Nefropatia proteino-disperdente (C) (G) Aumento del Colesterolo Mucocele (C) Aumento di Trigliceridi e Colesterolo Terapia con glucocorticoidi (C) (G) Aumento di Trigliceridi e Colesterolo Terapia con fenobarbitale (C) Aumento dei Trigliceridi Terapia con estrogeni (G) Aumento di Trigliceridi e Colesterolo Alcune specifiche razze di cani (Schnauzers nani, Beagle, cani da Pastore Scozzese, Doberman Pinscher, Rottweiler, cani da Pastore di Brie, cani da Montagna dei Pirenei) e di gatti (Persiani, Siamesi, Himalayani, Domestic Shorthair) possono avere dei rari difetti genetici ereditari per i quali l’iperlipidemia si sviluppa senza una causa scatenante (iperlipidemia primaria). Si tratta solitamente di cani e gatti che dispongono di buona salute, non obesi e in cui non si evidenziano altre particolari alterazioni agli esami di laboratorio. Per risolvere l’iperlipidemia è necessario intervenire sulla causa scatenante, effettuando pertanto trattamenti specifici per la malattia. Quando il Medico Veterinario lo ritiene opportuno, si può modificare la dieta del cane e del gatto, in particolare se si ha a che fare con obesi o affetti da iperlipidemia primaria. La dieta in questo caso prevede l’utilizzo di alimenti a basso contenuto di grassi, ricchi di acidi grassi Omega-3, fibra idrosolubile e Vitamina E. Anche l’utilizzo di specifici farmaci (es. fibrati, statine) può essere necessaria per risolvere l’iperlipidemia. In conclusione, un aumento del colesterolo o dei trigliceridi negli animali a digiuno è spesso causato da una patologia sottostante, pertanto è opportuno sottoporre i soggetti con iperlipidemia ad un attento esame clinico, a degli esami di laboratorio completi (esame emocromocitometrico, esame biochimico ed esame delle urine) e ad eventuali esami collaterali (es. valutazioni ormonali, esame ecografico). Una terapia adeguata alla causa dell’iperlipidemia è sempre necessaria, anche per evitare l’insorgenza di malattie secondarie, come la pancreatite nel cane. In animali obesi o con iperlipidemia primaria risulta necessario creare una dieta adeguata, seguendo le indicazioni del Medico Veterinario nutrizionista. con la collaborazione del Dr. Francesco Lunetta “DVM, Diplomato ECVIM-CA, EBVS® - European Veterinary Specialist in Small Animal Internal Medicine - Animali da compagnia, Endocrinologia non riproduttiva, medicina interna e terapia (Malattie Metaboliche).”Prof. Federico FracassiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}
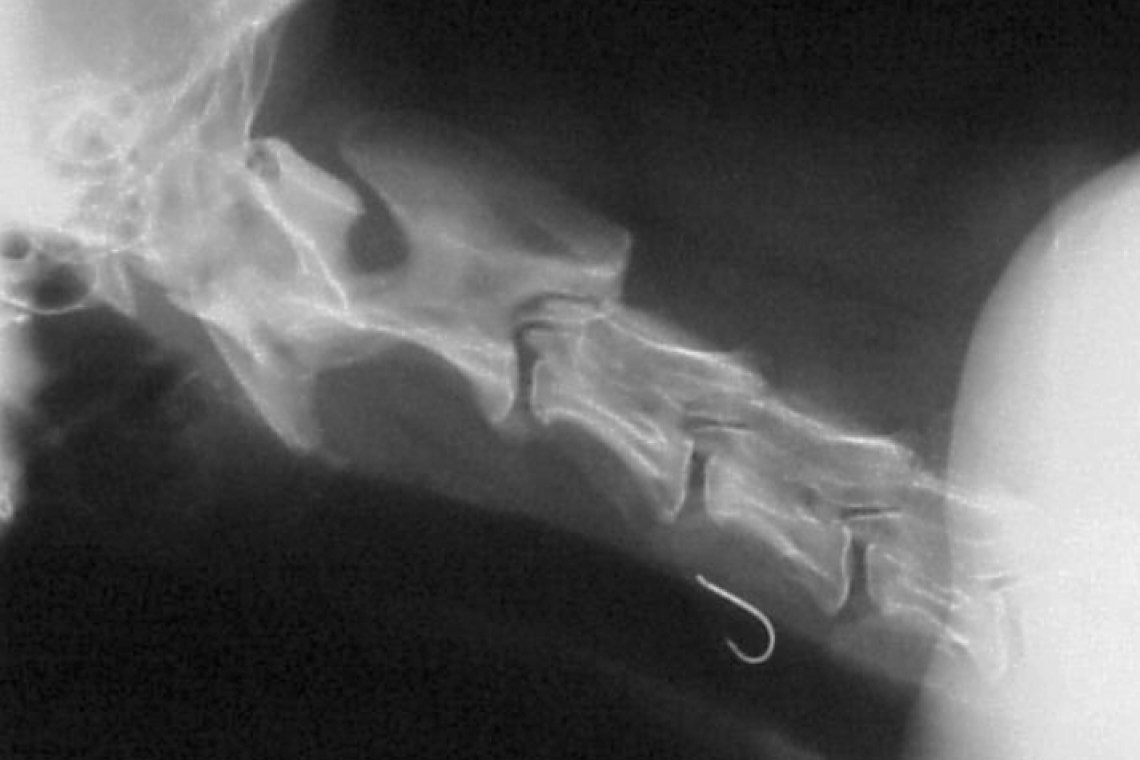
COME POSSO CAPIRE SE IL MIO CANE HA UN CORPO ESTRANEO ESOFAGEO ? I corpi estranei esofagei rappresentano una problematica relativamente frequente nel cane e rara nel gatto. Le ossa ed i frammenti di ossa sono i corpi estranei più spesso riscontrati. Tale patologia, se non prontamente diagnosticata e trattata, può portare a conseguenze gravi e, pertanto, rappresenta una vera e propria emergenza clinica. CHI SONO I SOGGETTI PIU’ PREDISPOSTI ? I cani Soprattutto di piccola e media taglia Soprattutto giovani Capita molto spesso che ci si accorga personalmente dell’ingestione di un corpo estraneo da parte del proprio cane il quale viene tipicamente colto in flagrante mentre rosicchia qualcosa e quindi decide di deglutire l’oggetto per intero, provocando l’ostruzione. In questo caso bisogna contattare immediatamente il proprio veterinario di fiducia. Quando tuttavia viene a mancare questa importante informazione, sospettare un’ostruzione esofagea può non essere così semplice ed i sintomi correlati possono essere anche molto subdoli. Ecco i sintomi più comuni di ostruzione esofagea da corpi estranei nel cane: Rigurgito: espulsione di materiale proveniente dall’esofago NON preceduto da nausea o conati Anoressia: alcuni cani riescono ad ingerire l’acqua, ma non il cibo Abbattimento progressivo Intensa salivazione e nausea Vomito (più raramente), quando il corpo estraneo va a posizionarsi a cavallo tra la parte terminale dell’esofago e l’ingresso nello stomaco Nel caso si osservi una simile sintomatologia, per quanto possa essere moderata o subdola, si consiglia di contattare al più presto il proprio veterinario in modo che la patologia possa essere accertata il più rapidamente possibile e non si aggravi con il passare del tempo creando maggiori danni. I fattori che influenzano maggiormente la sintomatologia e anche la gestione terapeutica dei corpi estranei esofagei sono: Forma Dimensioni Localizzazione Durata dell’ostruzione Figura 1 - Radiografia latero-laterale del torace di un cane che ha ingerito un osso (frecce blu). L’osso si trova a livello esofageo.Cortesia Prof. Alessia Diana (Dipartimento di Scienze Mediche Veterinarie, Università di Bologna) DIAGNOSI E TERAPIA La metodica comunemente utilizzata dal veterinario per il riconoscimento dei corpi estranei esofagei è rappresentata dall’esame radiografico del torace, eseguito in diverse proiezioni. Radiograficamente i campi polmonari assumono una colorazione scura, che funge da contrasto e facilita l’individuazione di oggetti che, a seconda della loro consistenza, assumono una brillantezza (il termine tecnico è “radiopacità”) più o meno intensa. La radiografia può tuttavia lasciare spazio a dubbi di interpretazione, a causa delle numerose strutture fisiologicamente presenti nella cavità toracica, che potrebbero sovrapporsi all’oggetto che si sta ricercando. In questo caso il veterinario potrà ripetere l’esame radiografico dopo aver somministrato un mezzo di contrasto iodato, che ha la funzione di scorrere all’interno dell’esofago e mettere in risalto eventuali corpi estranei occludenti. Figura 2 - Cane Corso maschio di 5 anni. I proprietari gli hanno offerto dell’alimento usando un cucchiaio. Il cane ha deglutito il cucchiaio.Nelle due proiezioni radiografiche ortogonali (latero laterale e ventro dorsale) è possibile osservare il corpo estraneo metallico a localizzazione esofago-gastrica. Cortesia Prof. Alessia Diana (Dipartimento di Scienze Mediche Veterinarie, Università di Bologna)Un’altra metodica che il medico veterinario può utilizzare e che ha non solo un ruolo diagnostico, ma nei casi più fortunati anche terapeutico, è l’esame endoscopico. L’endoscopio è uno strumento di forma tubulare, flessibile e provvisto di una telecamera nella parte terminale, che consente al veterinario di esplorare dall’interno il lume esofageo, arrivando fin dentro allo stomaco. Questo strumento consente non solo di individuare eventuali corpi estranei esofagei nel cane, ma anche di rimuoverli, ove possibile, mediante delle pinze apposite. Figura 3 - Pinze che possono essere utilizzate per la rimozione di corpi estranei per via endoscopica.Cortesia Prof. Marco Pietra (Dipartimento di Scienze Mediche Veterinarie, Università di Bologna) Figura 4 - Visualizzazione del corpo estraneo esofageo descritto nella Figura 2 (Cane Corso Maschio di 5 anni). Nell’immagine a destra si può osservare lo strumento per l’asportazione endoscopica del corpo estraneo.Cortesia Prof. Marco Pietra (Dipartimento di Scienze Mediche Veterinarie, Università di Bologna) Qualora l’oggetto ostruente sia gravemente incastrato e non rimovibile per via endoscopica o qualora vada a perforare la parete dell’esofago risulta opportuno procedere con la sua rimozione per via chirurgica.COMPLICANZE A seguito dell’estrazione del corpo estraneo per via endoscopica è sempre molto importante che il veterinario possa ricontrollare lo stato della mucosa esofagea che può aver subito danni di entità variabile e può necessitare di un ulteriore trattamento, di tipo farmacologico o nella peggiore delle ipotesi, di tipo chirurgico.Nei casi più sfortunati, infatti, il corpo estraneo può provocare la perforazione e rottura dell’esofago e l’animale può presentare segni clinici quali febbre, dolorabilità e difficoltà respiratoria.Un’altra possibile complicazione è la formazione di cicatrici più o meno estese nel sito di rimozione del corpo estraneo, che possono comportare un restringimento del lume esofageo e rendere difficoltoso il transito dell’alimento.A seconda della gravità della cosiddetta “stenosi” sarà il medico veterinario a valutare la necessità di re-intervenire per la sua risoluzione. PROGNOSI In assenza di complicazioni e se si interviene rapidamente la prognosi è generalmente buona: i pazienti presentano un rapido miglioramento clinico e risoluzione della sintomatologia. In copertina - Radiografia latero-laterale del collo di un cane che ha ingerito un amo da pesca. L’amo si trova a livello esofageo. Cortesia Prof. Alessia Diana (Dipartimento di Scienze Mediche Veterinarie, Università di Bologna) Con la collaborazione della Dr.ssa Mariachiara Re “DVM, Diplomato ECVIM-CA, EBVS® - European Veterinary Specialist in Small Animal Internal Medicine - Animali da compagnia, Endocrinologia non riproduttiva, medicina interna e terapia (Malattie Metaboliche).”Prof. Federico FracassiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Lo scopo di questo articolo è aiutare i proprietari di animali a riconoscere correttamente alcuni sintomi clinici molto frequenti: vomito, rigurgito e tosse. La corretta identificazione di un sintomo rappresenta il punto di partenza imprescindibile per il veterinario ed il racconto del proprietario è fondamentale per questo scopo. Come riconoscere e differenziare il vomito ed il rigurgito Il vomito è uno dei sintomi che è più facile confondere nonostante sia un segno clinico frequente ed uno dei principali ”errori” in cui si può incorrere è confondere il rigurgito con il vomito, in quanto sono sintomi abbastanza simili ma causati da patologie differenti e di conseguenza le diagnosi e le terapie saranno molto diverse. Il vomito è un riflesso difensivo complesso che richiede la coordinazione di molteplici organi e gruppi muscolari e può essere innescato da cause differenti. Il vomito è caratterizzato dalla presenza di “conati”, ovvero violente contrazioni dell’addome craniale con il torace che si alza ed abbassa come un mantice ! I conati si possono verificare solo in corso di vomito. Un ulteriore dato che identifica con certezza il vomito è la presenza nel materiale espulso di schiumosità giallastra (Fig 1), di origine biliare che non si trova mai in presenza di rigurgito o tosse. Per rigurgito, invece, si intende l’espulsione di materiale proveniente dall’esofago e che non ha raggiunto lo stomaco. Al contrario del vomito nel rigurgito l’espulsione passiva del materiale contenuto nell’esofago non richiede la presenza di conati. Inoltre, spesso, in corso di rigurgito l’espulsione del materiale alimentare avviene in maniera inaspettata senza nessun evento premonitore o al limite con la percezione di un minimo disagio, scialorrea e, a volte, poche deglutizioni a vuoto. Caratteristiche che invece possono confondere il proprietario in quanto comuni ai diversi sintomi sono la presenza di materiale denso e biancastro (saliva) simile all’albume d’uovo, la presenza di sangue e di cibo indigerito. Una caratteristica del rigurgito spesso sottovalutata ma molto utile per individuarlo è la tendenza del paziente a rimangiarsi il materiale espulso. In corso di vomito questo comportamento è infrequente. Anche se raramente, il vomito si può verificare subito dopo l’assunzione di grandi volumi di cibo. Quest’ultimo evento è più frequente nei cuccioli e negli animali giovani e famelici. La forma a cilindro tubulare del materiale espulso e il riconoscimento dell’alimento somministrato ( fig 2 ) sono due caratteristiche tipiche del rigurgito, ma si tratta di dati non patognomonici (ovvero che non identificano con certezza il sintomo) ed occasionalmente ingannatori. Fig 1 - materiale schiumoso giallastro, compatibile con vomito di saliva frammista a materiale biliareFig. 2 - Materiale alimentare rigurgitato. Come distinguere la tosse La tosse è ovviamente un sintomo più facile da individuare perché nella sua manifestazione più classica e frequente è identica a quella che si verifica nell’uomo. L’evento che è invece possibile confondere con il vomito ed il rigurgito è definito “riflesso o tosse laringea”. Dal punto di vista fisiologico quando del materiale estraneo reale o percepito che sia (quindi anche il muco prodotto in eccesso durante le tracheo-broncopatie infiammatorie) arriva in contatto con la laringe (in seguito alla tosse “classica”) si innesca tale riflesso. Si tratta di una tosse incompleta in quanto il paziente cerca di espellere il materiale con una espirazione forzata, sonoricamente simile al “ raschio di gola “ dell’uomo che si accompagna spesso ad un movimento in avanti del tronco e del collo del paziente simulando un “finto” conato. Nel cane l’espettorazione di materiale nell’ambiente esterno in seguito alla tosse è raro, in quanto nel cane tale materiale viene generalmente deglutito, ma non impossibile e quando si verifica può confondere ulteriormente il proprietario. Spesso in presenza di riflesso laringeo il proprietario riporta la presenza di conati e interpreta l’evento complessivo come crisi di vomito. Certamente anche il corollario dei sintomi clinici associati al vomito, rigurgito o tosse può e deve aiutare il veterinario ad identificare correttamente il sintomo dal racconto del proprietario. Ad esempio in corso di vomito è frequente che il proprietario rilevi anche altri sintomi gastroenterici come nausea, appetito capriccioso e a volte diarrea. Inoltre nella storia clinica del paziente potrò essere presente una risposta clinica ai farmaci antiacidi ed agli antiemetici. Al contrario in corso di rigurgito non è raro che il proprietario riscontri un appetito aumentato, a volte ossessivo. Questo si verifica sopratutto in corso di patologie ostruttive dell’esofago come ad esempio le stenosi ed i corpi estranei esofagei. Entrambe queste patologie sono ingravescenti ed è quindi importante individuarle il prima possibile.Quindi quando un proprietario dovesse vedere “vomito” ad insorgenza acuta, associato ad un aumento di appetito e anche alla tendenza a rimangiare il materiale espulso allora è necessario ipotizzare che si tratti di rigurgito e condividere rapidamente tali informazioni con il veterinario. “DVM, Citologia apparato gastroenterico e respiratorio, Endoscopia, Malattie Respiratorie, Gastroenterologia".Dr. Enrico BotteroAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}
L’ipotiroidismo è una patologia dovuta ad una mancata produzione di ormoni tiroidei da parte della tiroide, ghiandola che si trova nella regione del collo. La carenza di ormoni tiroidei si ripercuote su moltissime funzioni dell’organismo causando vari segni clinici. Si tratta di uno dei disturbi ormonali più comuni nel cane e la prevalenza è stimata tra lo 0,2 e lo 0,8%. CLASSIFICAZIONE: Circa il 95% dei casi ipotiroidismo canino è rappresentato dall’ipotiroidismo primario, causato da una ridotta produzione di ormoni tiroidei da parte della ghiandola tiroide. Istologicamente, tale condizione patologica può manifestarsi in due diverse tipologie: una tiroidite linfocitica e un’atrofia idiopatica. Nella tiroidite linfocitica si riscontra un elevato numero di cellule del sistema immunitario all’interno del tessuto tiroideo ed è una patologia su base immuno mediata. Nell’atrofia idiopatica non si riscontrano invece cellule del sistema immunitario. In alcuni casi l’atrofia idiopatica sembra essere la conseguenza di una tiroidite linfocitica grave. Meno comunemente (

