
Definizione: Nel cane e nel gatto si definisce ipoglicemia una concentrazione di glucosio nel sangue inferiore a 60 mg/dl. Meccanismi di regolazione del glucosio: nei soggetti sani i valori di glucosio ematici sono mantenuti nel range di normalità (70-110 mg/dl) grazie a complessi meccanismi neuroendocrini e cellulari tra loro collegati. I normali livelli di glucosio vengono mantenuti dall’interazione tra l’assorbimento alimentare, i depositi epatici ed il loro rilascio, e gli effetti dei principali ormoni che controllano la glicemia (insulina e glucagone). Il fegato funge da organo di deposito del glucosio, che viene accumulato in questa sede sotto forma di glicogeno e può essere rilasciato in seguito alla glicogenolisi o attraverso la mobilizzazione di acidi grassi o di aminoacidi (gluconeogenesi). Anche altri ormoni oltre all’insulina ed al glucagone, sebbene in misura minore, intervengono nel controllo glicemico aumentando il rilascio di glucosio da parte del fegato o influenzando la risposta cellulare all’insulina; tra questi vi sono i glucocorticoidi, gli ormoni tiroidei, le catecolamine e il progesterone. Il glucosio rappresenta la fonte energetica primaria per l’organismo, in particolare, il sistema nervoso centrale è totalmente dipendente dai livelli di glucosio in circolo. Sintomi clinici: bassi livelli di glucosio nel sistema nervoso (neuroglicopenia) determinano una sintomatologia neurologica di origine centrale, tipicamente caratterizzata da affaticamento, letargia, depressione, incoordinazione, nonché atteggiamenti bizzarri ed episodi convulsivi culminanti in uno stato comatoso. Le manifestazioni cliniche dipendono, tuttavia, dalla durata (ipoglicemie croniche a lenta insorgenza possono essere asintomatiche) e dall’intensità dell’episodio ipoglicemico, solitamente risultano evidenti quando i livelli di glucosio ematici risultano inferiori a 45 mg/dl.In caso si osservi una sintomatologia simile consigliamo di far visitare con urgenza il proprio animale da un Medico Veterinario. Cause di ipoglicemia: La condizione di ipoglicemica può essere il risultato di diversi meccanismi quali: un eccessivo consumo di zucchero da parte delle cellule sane o tumorali tumori che producono insulina (insulinomi) o fattori insulino simili anomalie connesse allo stoccaggio epatico del glicogeno insufficienza epatica (come nel caso di anomalie vascolari [shunt] epatici) carenza di cortisolo (ipoadrenocorticismo o Morbo di Addison) un insufficiente apporto dietetico di glucosio; questo si osserva soprattutto nei cuccioli o in animali giovani, si parla di ipoglicemia giovanile. una combinazione di uno o più di questi meccanismi, come nel caso infezioni sistemiche (sepsi). somministrazione accidentale di insulina somministrazione eccessiva di insulina o di altri farmaci ipoglicemizzanti in un animale diabetico assunzione di xilitolo nel cane (es uso di dentifrici con xilitolo o ingestione di caramelle che contengono xilitolo) Il riscontro di bassi livelli ematici di glucosio può essere anche un artefatto di laboratorio, ovvero il risultato di un intervallo di tempo troppo lungo dal momento del prelievo di sangue alla separazione del plasma o del siero per effettuare l’analisi. Terapia: La terapia migliore per l’ipoglicemia è sempre quella volta alla risoluzione della causa sottostante e deve essere impostata dal Medico Veterinario dopo una diagnosi precisa. Se ciò risultasse impossibile, il Veterinario potrà impostare una terapia sintomatica. Se l’animale è cosciente è possibile offrirgli dell’alimento. Somministrare alimento è una tecnica efficace nel cane e un po’ meno nel gatto. Se l’animale non è cosciente, si preferisce la somministrazione endovenosa di una soluzione a base di glucosio al 2,5-5%. In casi estremamente gravi, con risentimento neurologico, può rendersi necessaria anche la somministrazione di farmaci antiepilettici. Nel caso in cui l’episodio ipoglicemico si verifichi a casa si può ricorrere alla somministrazione per bocca di miele o sciroppi zuccherini. Nel caso in cui si identifichi una causa specifica dello sviluppo dell’ipoglicemia il veterinario potrà instaurare una terapia mirata: pasti piccoli e frequenti possono prevenire l’ipoglicemia giovanile fluidoterapia endovenosa con soluzioni glucosate per contrastare l’ipoglicemia da eccessiva somministrazione di insulina, altri ipoglicemizzanti, sepsi, insufficienza epatica acuta il trattamento ottimale per l’insulinoma o per tumori che producono ormoni simili all’insulina è la rimozione chirurgica del tumore. Se il tumore non può essere rimosso, o in attesa della rimozione, si ricorre a una terapia palliativa rappresentata da pasti piccoli e frequenti, limitazione dell’esercizio fisico, eventuale somministrazione di basse dosi di cortisonici (es prednisolone), eventuale somministrazione orale di diazzossido (un farmaco iperglicemizzante) la somministrazione di cortisonici è utile in caso di ipoadrenocorticismo (Morbo di Addison), insulinoma o altri tumori. antibiotici in caso di sepsi non esistono terapia specifiche per le malattie da anomalo accumulo di glicogeno Decorso: solitamente nei soggetti ipoglicemici le concentrazioni di glucosio vanno monitorate nel tempo fino a quando l’ipoglicemia non rientra. Un’eccezione è rappresentata dall’insulinoma che solitamente non richiede un monitoraggio costante della glicemia. Dopo la rimozione di un insulinoma solitamente la glicemia aumenta rapidamente e alcuni soggetti possono addirittura diventare iperglicemici; in tali casi può essere necessario introdurre una terapia insulinica. Prognosi: solitamente si osserva una buona risposta alla terapia quando l’ipoglicemia è dovuta a giovane età del soggetto (digiuno prolungato), accidentale o eccessiva somministrazione di insulina o Morbo di Addison.La prognosi è più riservata se l’ipoglicemia ha determinato gravi alterazioni neurologiche fino a crisi convulsive.L’asportazione chirurgica di un insulinoma è solitamente buona nel breve periodo. Tuttavia, trattandosi di un tumore che il più delle volte è maligno, non è infrequente osservare metastasi già entro un anno dalla chirurgia. In alcuni casi di insulinoma o altre neoplasie rimosse completamente, si può avere la completa guarigione dell’animale.L’ipoglicemia da sepsi o da insufficienza epatica può essere di difficile gestione e la risposta terapeutica può essere variabile. “DVM, Diplomato ECVIM-CA, EBVS® - European Veterinary Specialist in Small Animal Internal Medicine - Animali da compagnia, Endocrinologia non riproduttiva, medicina interna e terapia (Malattie Metaboliche).”Prof. Federico FracassiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}
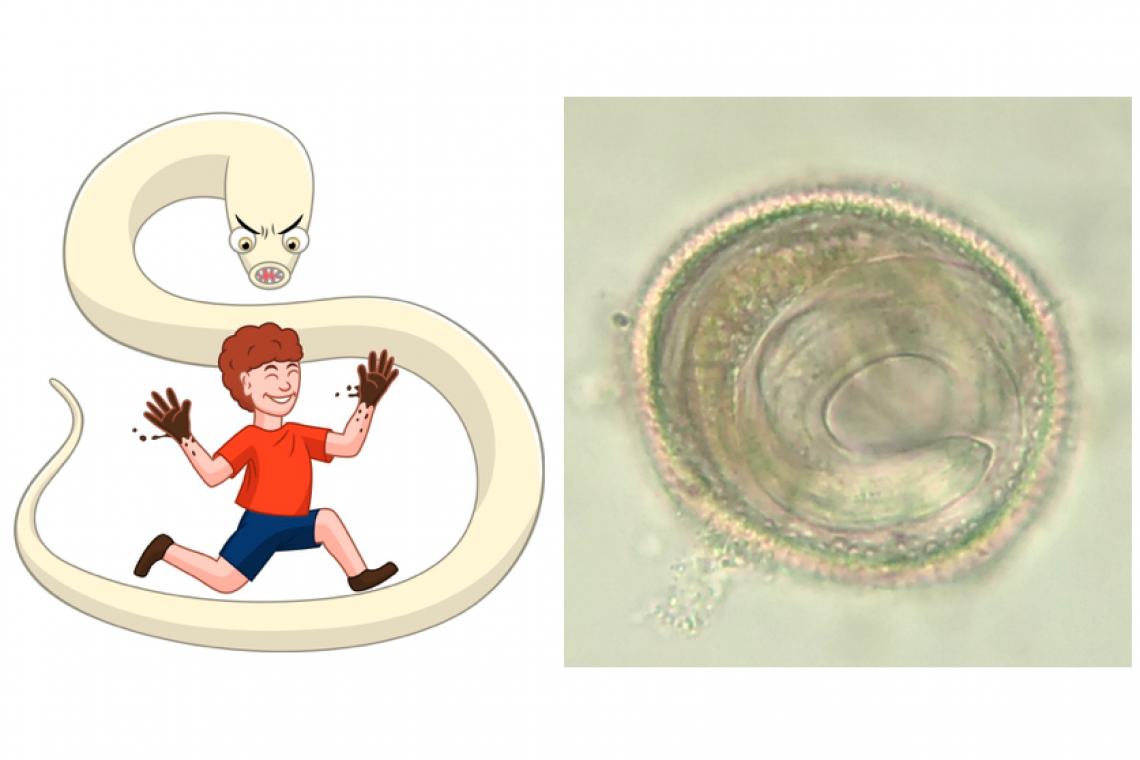
Antropozoonosi significa: malattia trasmissibile degli animali all’uomo. Questo termine ha sempre creato e sempre più crea disagio nell’opinione pubblica divisa tra amanti degli animali, fortemente convinti che un animale da compagnia non possa mai creare problemi, e persone che per antico retaggio culturale demonizzano a sproposito e in qualsiasi ambito (specie in quello sanitario) la convivenza cane, gatto/uomo. È necessario quindi affrontare questa dicotomia di pensiero in modo scientifico ed equilibrato senza enfatizzare alcuni aspetti di scarso rilievo e senza sottovalutarne altri. I parassiti del cane e del gatto rappresentano una larga parte delle antropozoonosi se non la maggioranza ma le priorità sanitarie legate a frequenza e gravità e i conseguenti necessari piani di prevenzione e terapia non sono ancora oggi diffusamente conosciuti. Affrontando una loro disamina è possibile distinguere tra le zoonosi causate da elminti ovvero vermi (nematodi e cestodi) e quelle sostenute da protozoi che invece sono organismi unicellulari e quindi invisibili ad occhio nudo. NEMATODI (vermi tondi) Ascaridi Tra i nematodi che più frequentemente infestano il cane ed il gatto e che possono causare patologie nell’uomo, Toxocara canis e Toxocara cati, più comunemente noti come Ascaridi, rappresentano le specie più importanti, diffuse e pericolose. Si tratta infatti dei parassi gastrointestinali di più frequente riscontro, virtualmente presenti per modalità di trasmissione in tutti i soggetti giovani poichè la trasmissione può avvenire per via intrauterina (durante la gravidanza) e per via galattogena nel cane (ovvero attraverso il latte dalla madre al cucciolo) e per via galattogena nel gatto, ma non solo nei giovani infatti possono essere riscontrati in qualsiasi fascia di età, spesso senza o con moderato riscontro clinico. Le uova, fornite di spesso guscio sono altamente resistenti nell’ambiente (anni). Come è noto sono i cuccioli a manifestare i maggiori segni clinici gastro-enterici in corso di infestazioni da ascaridi e ne sono i principali diffusori nell’ambiente. Sono molto difficili da eradicare per svariati motivi: forte resistenza delle uova nell’ambiente esterno, trasmissione trans-placentare in gravidanza, persistenza delle uova in ospiti paratenici (ospiti intermedi) e persistenza delle uova in forma latente in cani e gatti adulti (infestazioni somatiche). Questo rende l’eradicazione praticamente impossibile e la loro presenza un potenziale e continuativo rischio zoonosico. Nell’uomo la toxocariasi è una sindrome, ampiamente diffusa. Secondo dati dell’OMS le geo-elmintiasi (tra cui la toxocariasi) colpiscono nel mondo circa 2 miliardi di individui. Il rischio non è legato al convivere strettamente con un cane o un gatto ma alla frequentazione di ambienti (parchi, giardini) altamente contaminati. Si stima che a livello Europeo dal 3 al 8% della popolazione abbia un titolo anticorpale positivo (abbia quindi ingerito accidentalmente uova) per Toxocara sp. La toxocariasi si sviluppa infatti tramite l’ingestione di uova embrionate presenti nel terreno che possono contaminare mani o alimenti (principalmente vegetali, frutti ed acqua contaminata), ma anche attraverso l’ingestione di carne cruda o poco cotta di ospiti paratenici (pollo e coniglio principalmente). Una volta ingerire le uova si schiudono nell’intestino liberando le larve che penetrano nella parete intestinale e si diffondono nel torrente ematico. Quasi tutti i tessuti del corpo possono essere coinvolti, ma fegato e polmoni sono quelli maggiormente colpiti. Le larve possono restare vive nell’essere umano per molti mesi, provocando danni con il loro transito nei diversi tessuti e stimolando una reazione infiammatoria flogistica cronica. Nell’uomo le larve non raggiungono la fase adulta riproduttiva, ovvero il verme intestinale, cosa che avviene solo se infestano il cane o il gatto. I segni clinici della toxocariasi nell’uomo e nei bambini sono variabili in base alla carica infestante, all’età ed alle condizioni generali del soggetto.Le misure di controllo sono fondamentali per ridurre il rischio di toxocariasi ed il veterinario gioca un ruolo chiave in questa prevenzione. Poiché è impensabile un azione di decontaminazione con agenti fisici/chimici) è necessario informare i proprietari sul rischio di toxocariasi, sulle vie di trasmissione ( terreno contaminato, verdure, carne e pelo del cane), sulle situazioni maggiormente a rischio (bambini che giocano in terreni potenzialmente contaminati da feci di cane e gatto) promuovere un responsabile atteggiamento civico (rimozione delle deiezioni) ma soprattutto evitare che cani e gatti (siano essi giovani o adulti) contaminino l’ambiente stesso attraverso trattamenti mirati e pianificati (4 all’anno) costanti lungo il corso di tutta la vita che impediscano ai nostri animali da compagnia di contaminare l’ambiente. Uova di Toxocara cati larvate. Per raggiungere questo stadio infestante le uova necessitano di alcune settimane nel terreno protette dal guscio molto spesso. Le uova appena emesse non sono infestanti. Questo spiega che la convivenza con il gatto (in questo caso) e con il cane non costituisce un fattore di rischio, che invece risiede nel contatto con il suolo in ambienti contaminati. Ancylostomi Un altro nematode, Ancylostoma caninum, può essere responsabile di patologie nell’uomo. Le larve infestanti che schiudono dalle uova emesse in ambienti idonei caldo umidi rimangono vitali nell’ambiente per alcuni giorni in attesa di poter infestare l’ospite definitivo, il cane, per via orale o transcutanea. Le stesse larve tuttavia a contatto con la cute dell’uomo esposta sono in grado di penetrala causando dermatiti con papule e pustole. Anche in questo caso la prevenzione si basa sul ridurre la possibilità di esposizione della cute in ambienti potenzialmente pericolosi (parchi, giardini nel periodo tardo primaverile o inizio autunnale) ma soprattutto nel controllo ed eliminazione di questi parassiti nell’ospite definitivo. CESTODI (vermi piatti) Per quanto concerne i cestodi Echinococcus granulosus è il parassita che in ambito Europeo, e in alcune zone dell’Italia presenta ancora una vasta endemia e deve essere considerato come una priorità nella prevenzione delle antropozoonosi da lui causata e denominata Idatidosi cistica. L’uomo è esposto tramite l’assunzione di uova presenti su vegetali contaminati da cani infestati, mentre l’endemia si mantiene nel cane (ospite definitivo) grazie l’assunzione di carni o visceri di ruminanti. Al momento i casi peraltro numerosi umani di idatidosi appaiono principalmente concentrati in alcune regioni dove il comportamento alimentare concessi ai cani ne consente la diffusione, però deve essere considerata potenzialmente presente su tutto il territorio nazionale (per movimentazione dei cani, adozioni da regioni distanti) e potenzialmente in espansione grazie alla crescente, pericolosa e diffusa tendenza di alimentare anche i cani strettamente domestici con visceri crudi (alimentazione BARF). Nell’ambito del genere Echinococco non deve essere poi dimentica l’idatidosi alveolare causata da Echinococcus multilocularis. Ospite definitivo di questo parassita sono cane, volpe ma anche il gatto, e gli ospiti intermedi piccoli roditori. Si tratta di una antropozonosi più insidiosa dell’Idatidosi cistica per la tendenza delle cisti a metastatizzare e che deve essere attentamente osservata perché l’urbanizzazione delle volpi e lo stesso ambito predatorio da queste condivise con il gatto potrebbero veicolare il parassita in un ciclo urbano. In entrambi i casi, specie in quello dell’Idatidosi cistica una corretta istruzione dei proprietari sulle norme igieniche da mantenere è fondamentale ma il controllo del problema e il tentativo di contenerlo o eradicarlo non possono prescindere da trattamenti ripetuti di cane e gatto con farmaci efficaci e molto ben tollerati. Un altro cestode comune nel cane nel gatto è il Dipylidium caninum e può infestare l’uomo. La modalità di infestazione (ingestione della pulce) è la stessa dell’ospite e rende particolarmente esposti i bambini per tale motivo. Non è zoonosi grave ma è di diagnosi sicuramente difficile perché non conosciuta dai pediatri determinando quadri sovrapponibili all’Ossiuriasi con conseguenti ripetuti fallimenti terapeutici. Per concludere possiamo dire che in generale, dagli studi condotti, risulta che la maggior parte dei proprietari di cani e di gatti sottovaluta il rischio zoonosico legato ai nematodi intestinali del cane e del gatto. Questo dato è correlabile in parte ad una carenza informativa da parte del medico e del veterinario ed in parte al fatto che cani e gatti portatori e diffusori di nematodi sono generalmente in buone condizioni di salute. PROTOZOI (ORGANISMI UNICELLULARI) Toxoplasma Considerando i protozoi è d’obbligo chiarire la reale valenza antropozoonotica di un parassita molto conosciuto e temuto. Toxoplasma gondi. Nonostante questa informazione sia chiara a tutti i medici veterinari è opportuno ricordare che Toxoplasma gondi forse il parassita con più ampia e frequente diffusione mantiene il suo ciclo vitale nel gatto, reservoir naturale, ma nonostante ciò la convivenza con un gatto non rappresenta un fattore di rischio per contrarre l’infestazione se vengono mantenuti standard igienici e rispettate alcune semplici regole. Oramai numerosi studi multicentrici hanno ampiamente dimostrato o ciò individuando nel contatto con il terreno (giardinaggio), nel consumo di verdure non lavate e/o carni poco cotte e nei viaggi al di fuori dell’Europa in paesi a bassa civilizzazione gli unici rischi per la donna in corso di gravidanza. Questa breve disamina evidenzia come alcuni problemi inerenti le antropozonosi parassitarie siano sopravvalutati ed altri invece sottovalutati. È nostro compito e dovere attribuire a ciascuno di essi una reale valenza e mantenere un’elevata soglia di attenzione nei confronti di quelli più frequenti e pericolosi con piani di profilassi adeguati e costanti che secondo le indicazioni dei Board delle Società di parassitologia più qualificate (ESCCAP / CAPC) dovrebbero avere cadenza trimestrale per un controllo efficace di questi problemi. “DVM, Specialista in Clinica dei Piccoli Animali, Diplomato EVPC, EBVS® - European Veterinary Specialist in Parasitology”.Dr. Luigi VencoAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Che cosa è la colangite del gatto? La colangite del gatto (o colangioepatite) è una malattia di natura infiammatoria che colpisce le vie biliari e il fegato dei gatti. La colangite è una malattia epatica frequentemente diagnosticata nella specie felina e seconda solo alla sindrome della lipidosi epatica. Cosa causa la colangite del gatto? La colangite del gatto esiste in 2 forme principali: la colangite neutrofilica e la colangite linfocitica.La colangite neutrofilica è causata da una infezione delle vie biliari da parte di batteri di origine intestinale.La colangite linfocitica è invece sterile e causata da una disfunzione del sistema immunitario (malattia immunomediata) con l’accumulo di cellule immunitarie nelle vie biliari e nel fegato con conseguente infiammazione e fibrosi.Una terza forma di colangite, molto rara e riportata solo in alcune aree geografiche del mediterraneo e il alcuni paesi subequatoriali, è la colangite parassitaria causata dalla migrazione di parassiti (assunti accidentalmente dal gatto in seguito all’ingestione di pesce parassitato) dall’intestino al dotto biliare dove causano una ostruzione con conseguente grave reazione infiammatoria. Quali gatti possono sviluppare la colangite? Nella colangite del gatto non sono state appurate predisposizioni di razza, sesso o età. Tuttavia, la forma neutrofilica è più frequente nei gatti di giovane età, mentre la forma linfocitica è più comune nei gatti di mezza età. Infine, alcuni studi scientifici hanno evidenziato un rischio maggiore per i gatti di razza Persiana di contrarre la forma linfocitica della malattia.Quali sono i sintomi tipici della colangite del gatto? I segni clinici mostrati dai gatti affetti da colangite sono diversi e dipendono in parte dalla durata e dalla gravità della malattia e dalla presenza o meno di interessamento di altri organi addominali anatomicamente e funzionalmente annessi al fegato come il pancreas e l’intestino tenue. I sintomi più comunemente riportati dai proprietari di gatti con colangite includono: Inappetenza o anoressia Letargia Nausea e eccessiva salivazione Sintomi gastrointestinali quali vomito e meno comunemente diarrea Perdita di peso (più comune nella forma linfocitica che ha un andamento cronico) Sintomi meno comuni includono: Colorazione giallastra (ittero) delle sclere (occhi), della mucosa orale e della cute visibile (più comune nella forma neutrofilica) Distensione dell’addome (causata da perdita di liquido nell’addome, nella forma linfocitica) Aumento della fame (polifagia, nella forma linfocitica) Quali rilievi vengono riscontrati all’esame clinico di un gatto con colangite? I rilievi dell’esame clinico nei gatti con colangite dipenderanno dalla durata e gravità della malattia, dalla presenza di patologie concomitanti o dalla comparsa di complicazioni legate alla malattia. I rilievi più comunemente riscontrati (non obbligatoriamente presenti) includono: Condizione corporea subottimale Disidratazione Ipersalivazione (segno di nausea) Depressione e letargia Colorazione giallastra delle mucose e della cute (ittero) Febbre (più comune nella forma neutrofilica) Dolorabilità addominale Aumento di volume del fegato Riscontro di distensione addominale da accumulo di liquido libero Come si può diagnosticare la colangite nel gatto? Per emettere la diagnosi definitiva di colangite, per caratterizzarne la forma (neutrofilica o linfocitica) e infine per delineare una terapia mirata sarà necessaria una biopsia del fegato con esame istologico unitamente a un esame colturale della bile. Tuttavia, prima di procedere con la biopsia epatica sarà prima necessario avanzare un sospetto clinico di colangite ed escludere la presenza di patologie concomitanti mediante l’esecuzione di indagini iniziali come esami di laboratorio ed ecografia addominale. Le alterazioni più comunemente riscontrate negli esami di laboratorio in gatti con colangite includono: Presenza di una lieve anemia Aumento o riduzione del numero dei globuli bianchi Aumento della bilirubina (pigmento responsabile della colorazione giallastra delle mucose e della cute) Aumento degli enzimi epatici come ALT, ALP, GGT Aumento delle globuline (una frazione delle proteine ematiche) L’esame ecografico dell’addome è una indagine molto utile ad avanzare il sospetto di colangite e a valutare la presenza di patologie concomitanti a carico di pancreas e intestino. Inoltre, l’esame ecografico permette di raccogliere prelievi di tessuto epatico per ago infissione (generalmente poco invasivi e ben tollerati) per esecuzione dell’esame citologico, che in circa il 30% dei casi può essere sufficiente per diagnosticare una colangite neutrofilica senza la necessità di eseguire una biopsia (solitamente necessaria per una diagnosi definitiva). I rilievi più comuni all’esame ecografico addominale in gatti con colangite includono l’aumento di volume del fegato, l’ispessimento della parete della cistifellea con accumulo di sedimento (Figura 1), la dilatazione delle vie biliari. Una volta avanzato il sospetto di colangite attraverso le indagini iniziali sarà necessario, nella maggior parte dei casi, procedere con l’esecuzione di una biopsia epatica e l’esame istologico per ottenere la conferma della diagnosi di colangite e per caratterizzare la forma della malattia, neutrofilica o linfocitica della malattia. I criteri istologici utilizzati per classificare la colangite in una delle due forme sono il tipo di infiltrato cellulare riscontrato, la presenza di necrosi, il coinvolgimento dei piccoli dotti biliari e del loro rivestimento e la presenza di fibrosi significativa. Figura 2. Immagine ecografica di fegato affetto da colangite. Si notano ispessimento della parete della colecisti con presenza di materiale sedimentato al suo interno. Quali metodi il Veterinario può utilizzare per raccogliere una biopsia epatica? Le biopsie del fegato, per poter poi effettuare un esame istologico, possono essere raccolte con 3 metodi differenti. Il primo è quello ecografia-guidato attraverso l’uso di aghi da biopsia appositi (Figura 2). Le biopsie ottenute con questo metodo sono relativamente piccole per cui vanno raccolte in numero adeguato a far si che l’esito dell’esame istologico sia rappresentativo di tutto il fegato. Il secondo metodo è quello chirurgico laparoscopico. La laparoscopia è una tecnica mininvasiva che si effettua attraverso piccole incisioni nella parete addominale senza ricorrere a una vera e propria apertura chirurgica della cavità addominale. Con questa tecnica i campioni ottenuti sono di dimensioni adeguate e il recupero dalla procedura è rapidissimo. Il terzo e ultimo metodo è quello della laparotomia esplorativa con apertura chirurgica della parete addominale ed esplorazione diretta del fegato e la raccolta di campioni bioptici di dimensioni maggiori rispetto alle altre due tecniche. La scelta della tecnica dipende da una serie di fattori e verrà scelta dal Medico Veterinario. Inoltre il Veterinario può decidere di effettuare anche un prelievo di bile dalla cistifellea per un esame colturale che permette di isolare e identificare batteri (nel caso della colangite neutrofilica) e di valutare la scelta dell’antibiotico più efficace. I batteri più frequentemente isolati dalla bile di gatti con colangite neutrofilica sono Escherichia coli, Streptococchi ed Enterococchi tutti di origine intestinale. Figura 2. Esecuzione di una biopsia ecoguidato con ago Tru-Cut. Quale è la terapia della colangite del gatto? Il trattamento della colangite del gatto dipende dalla forma della malattia. Nel caso della colangite neutrofilica la terapia è basata sull’uso di uno o più antibiotici idealmente scelti sulla base del risultato dell’esame colturale e della prova di antibiotico suscettibilità. Nei casi acuti e gravi di questa forma di colangite sarà necessario iniziare rapidamente la terapia antibiotica prima che i risultati dell’esame colturale siano disponibili. In questo caso gli antibiotici più utilizzati sono quelli in grado di agire su batteri di origine intestinale e di raggiungere quantità adeguate nella bile. La durata della terapia varierà dalla gravita della malattia ma solitamente prevede circa 4 settimane di trattamento. Nel caso della colangite linfocitica che, al contrario della forma neutrofilica, è sterile e su base immuno-mediata, la terapia prevede l’uso di farmaci immunosoppressivi (che sopprimono il sistema immunitario) in aggiunta a farmaci ad azione antiossidante e epatoprotettiva. Nel caso della colangite linfocitica la durata della terapia è più lunga e in alcuni casi indefinita. In aggiunta alla terapia specifica della colangite sarà importante stabilire un regime terapeutico di supporto individuale che tenga presente anche dei sintomi del gatto a base di fluidoterapia endovenosa (nel caso di disidratazione), alimentazione assistita (nel caso di anoressia prolungata), di farmaci anti-vomito e di analgesia (nel caso di dolore addominale). Quale è la prognosi della colangite nel gatto? Nel complesso la prognosi della colangite neutrofilica non complicata è ottima con una buona percentuale di gatti che ritornano alla normalità al termine del trattamento antibiotico. Nella colangite linfocitica la risposta alla terapia è più variabile per via della natura immunomediata della patologia. Solitamente la maggior parte dei gatti affetti dalla forma linfocitica hanno un miglioramento clinico iniziale ma subiscono poi una recidiva alla sospensione della terapia che viene quindi continuata nel lungo-termine. Nel corso della terapia per colangite, il veterinario dovrà monitorare il decorso della malattia attraverso visite ed esami di controllo necessari per decidere se modificare o sospendere la terapia. “Med. Vet., Diplomato ACVIM, Diplomato ECVIM-CA, MRCVS, EBVS® - Specialist in Small Animal Internal Medicine”Dr. Fabio ProcoliAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

L’osteosarcoma, il tumore osseo primario più frequente nel cane, può localizzarsi in qualsiasi parte dello scheletro. La localizzazione più caratteristica è a livello delle ossa degli arti, soprattutto di quelli anteriori. I cani colpiti sono in genere di media-grossa taglia (ma non solo) e per lo più maschi, ma anche le femmine possono ammalarsi. L’età media è 5-7 anni, ma anche soggetti di 2-3 anni ne possono risultare affetti. Le ossa del bacino, la scapola, il cranio e le coste sono meno frequentemente colpite e ancor più raramente le vertebre. L’osteosarcoma del cane, se localizzato agli arti, provoca una tumefazione dura con conseguente dolore e zoppia, fino alla sottrazione completa dell’arto al carico (che si può verificare soprattutto in caso di localizzazioni alte, ad esempio se localizzato sull’omero, ovvero il braccio del cane). L’osteosarcoma costale (costole) determina invece una deformazione dura e fissa della parete toracica, quello cranico una deformazione della faccia, mentre quello pelvico (bacino) può inizialmente passare inosservato, specie nei soggetti vigorosi e ben nutriti. Dopo che il veterinario ha visitato il cane, in caso di sospetto di osteosarcoma, si potranno richiedere ulteriori accertamenti, prima di tutto un esame radiografico. La diagnosi definitiva si basa comunque su ago-aspirato ed esame citologico e, preferibilmente, biopsia ed esame istologico. Per escludere la disseminazione metastatica, il veterinario potrà richiedere un esame TC “total body”, utile anche per stabilire come operare. L’aggressività clinica dell’osteosarcoma può essere influenzata dalla sua localizzazione: se a carico degli arti, è possibile che il tumore sia meno aggressivo se localizzato sotto al carpo (il nostro polso) o al garretto, quelli a carico del cranio possono essere meno aggressivi ma il problema, in questo caso, è spesso la possibilità o meno di resezione chirurgica completa (fattibile in caso di localizzazione mandibolare o mascellare, meno in altri casi). In caso di osteosarcoma del cane, l’esame del sangue può aiutare il veterinario a rilevare alcuni fattori prognostici negativi (ad es. linfocitosi, aumento della fosfatasi alcalina, etc.). Anche se raramente, anche i linfonodi regionali possono essere interessati dalla neoplasia; pertanto, il veterinario, durante la chirurgia definitiva per la rimozione del tumore, può decidere di rimuoverli per farli esaminare istologicamente. In circa il 90% dei casi, sia l’esame radiografico sia la TC sono negativi per metastasi alla prima presentazione ma, purtroppo, soprattutto in caso di osteosarcoma ad un arto, micrometastasi sono probabilmente già presenti. Questo giustifica il ricorso alla chemioterapia dopo la chirurgia. La terapia chirurgica, in assenza di metastasi visibili, consiste nell’eliminazione in blocco della neoplasia che può comportare l’amputazione di un intero arto o solo la resezione della parte interessata seguita, se del caso, da ricostruzione, come per l’osteosarcoma localizzato alla parete toracica (che comporta la resezione di più segmenti costali), o alla mandibola (mandibolectomia), al bacino (pelvectomia parziale o emipelvectomia), etc. Solo raramente si osservano, dopo chirurgia, problemi funzionali seri e duraturi. Spesso l’amputazione di un arto è più un problema per il proprietario che per il cane, sono veramente pochi i soggetti che non possono tollerarla ed è controindicata solo nei pazienti neurologici o in quelli troppo obesi. Per l’accettazione dell’amputazione come atto terapeutico è importante il consenso familiare unanime, i cani questo, in un qualche modo, lo avvertono. Per quanto riguarda la prognosi, in caso di osteosarcoma dell’arto, la sola chirurgia è da considerarsi palliativa poiché nella stragrande maggioranza dei casi possono comparire metastasi entro 4-8 mesi. In questi casi la chemioterapia post chirurgia migliora la sopravvivenza (45-50% di cani vivi a 1 anno, 10-15% a 2 anni). Se invece la localizzazione è costale le cose vanno peggio mentre vanno meglio se la localizzazione è cranica (ad es. mandibolare) e il tumore può essere completamente escisso. Per tentare di migliorare queste percentuali, si propone oggi anche l’immunoterapia, in associazione comunque alla terapia standard (chirurgia + chemioterapia).Come alternativa alla chirurgia, in caso di reale non operabilità (a causa della localizzazione del tumore) e/o volontà di non far amputare il proprio cane, è proponibile la radioterapia che, oltre a lenire il dolore per qualche mese, può essere associata a terapia farmacologica, specie nei casi non metastatici, nel tentativo di prolungare la sopravvivenza. Per il controllo del dolore, oltre alla radioterapia, il veterinario può ricorrere a farmaci come anti-infiammatori, analgesici e bifosfonati. “DVM, Prof. Ordinario Clinica Chirurgica Veterinaria, Diplomato ECVS, EBVS® - European Specialist in Small Animal Surgery - (Oncologia Clinica, Chirurgia Oncologica, Chirurgia dei Tessuti Molli)”Prof. Paolo BuraccoAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}
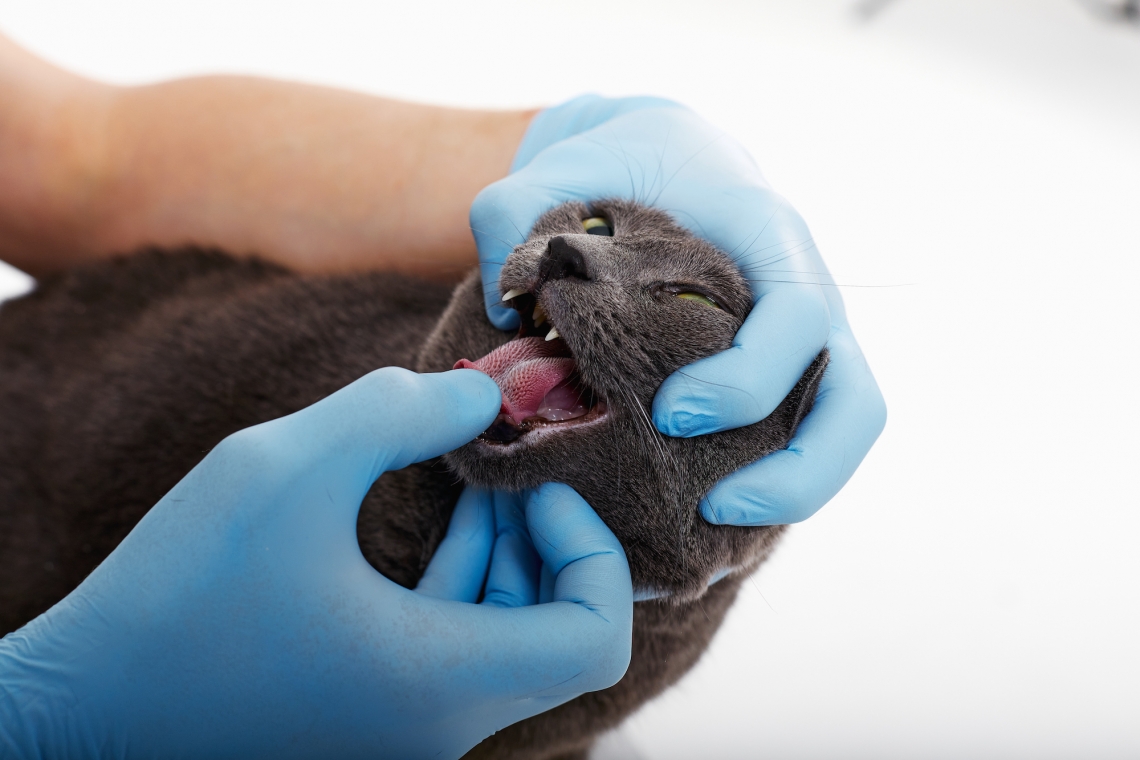
Cos’è la Gengivostomatite Cronica Felina? La Gengivostomatite Cronica Felina (FCGS) è una grave malattia infiammatoria su base immunomediata a carico della mucosa orale del gatto. Si tratta di una condizione spesso molto dolorosa e debilitante dal lungo decorso variabile da mesi fino ad alcuni anni. La Gengivostomatite Cronica Felina si differenzia dalla semplice gengivite in quanto l’infiammazione include e supera la giunzione tra gengive e mucosa buccale fino ad estendersi alla fossa palatina/tonsillare. Quanto comune è la Gengivostomatite cronica felina? Sebbene l’esatta prevalenza della Gengivostomatite Cronica Felina non sia nota, la patologia è frequentemente riscontrata nella pratica veterinaria ambulatoriale. La letteratura scientifica esistente mostra dei tassi di prevalenza variabili da 0,7% fino al 12%. Cosa causa la Gengivostomatite cronica felina? Seppur l’esatta patogenesi (causa) della Gengivostomatite Cronica Felina non è nota, si sospetta che si tratti una malattia multifattoriale con la compartecipazione di diversi fattori di rischio in aggiunta a una disfunzione del sistema immunitario. I fattori di rischio più probabili includono: Agenti infettivi: diversi agenti infettivi sono stati associati allo sviluppo della malattia. In particolare, alcuni virus, come il calicivirus felino (FCV), l’herpesvirus felino (FHV-1), il virus dell’immunodeficienza felina (FIV) e quello della leucemia felina (FeLV) sono stati valutati come possibili responsabili della malattia. Di questi, il calicivirus felino sembra avere un ruolo più convincente nello sviluppo della malattia in quanto viene isolato nel 60% dei gatti affetti da Gengivostomatite Cronica Felina (rispetto al 24% dei gatti senza FGCS e al 23% nei gatti con altre patologie dentali). Stress ambientale: la prevalenza della Gengivostomatite Cronica Felina è maggiore in ambienti sovraffollati come colonie e gattili per via dell’ impatto negativo sul sistema immunitario causato dallo stress e per la maggiore facilità di trasmissione di virus come il calicivirus felino (FCV). Odontopatie e Periodontiti: è stato dimostrato che gatti affetti da Gengivostomatite Cronica Felina presentano patologie del cavo orale concomitanti, come periodontiti avanzate generalizzate. Alterazione della flora batterica orale: studi effettuati sulla flora batterica orale in gatti con Gengivostomatite Cronica Felina hanno evidenziato una minore diversità rispetto alla flora di gatti sani con la sovraccrescita di alcune specie potenzialmente patogene (patobionti) come Pasteurella multocida, Bacteroides spp e Peptostreptococcus spp e la scomparsa di alcune specie benefiche. Iperattività del sistema immunitario locale e sistemico: diversi studi scientifici hanno dimostrato a a livello della mucosa orale la presenza di un imponente infiltrato infiammatorio caratterizzato da piccoli linfociti e plasmacellule ad indicare una attivazione cronica del sistema immunitario. Ulteriori studi di immunochimica effettuati sulle biopsie di mucosa orale in gatti con Gengivostomatite Cronica Felina hanno inoltre evidenziato un aumento di linfociti di tipo T CD8+ (detti citotossici) a discapito di quelli di tipo CD4+ (detti helper o immunoregolatori) a indicare una disfunzione del sistema immunitario di tipo proinfammatorio a discapito del sistema anti-infiammatorio tipica delle malattie su base immunomediata e autoimmune. Quali sono i sintomi clinici della Gengivostomatite cronica felina? La Gengivostomatite Cronica Felina è una malattia molto debilitante e dolorosa per il paziente. Nelle forme a carattere proliferativo, le lesioni orali e buccali possono essere così esuberanti da impedire la normale prensione e la masticazione del cibo. Nelle forme più gravi la qualità di vita dell’animale può essere drasticamente ridotta. I sintomi più comunemente riportati dai proprietari di gatti con Gengivostomatite Cronica Felina sono: Dolore alla masticazione e alla prensione dell’alimento (odinofagia) Alitosi Ptialismo (aumento di salivazione) Riduzione delle normali attività di grooming Irritabilità e alterazione del comportamento Iporessia (ridotta assunzione di cibo) o anoressia Perdita di peso Quali alterazioni si riscontrano all’esame del cavo orale nei gatti con Gengivostomatite cronica felina? All’esame del cavo orale, si riscontrano principalmente due tipologie di lesioni: quelle di tipo ulcerativo (con perdita di tessuto) e quelle di tipo proliferativo (con presenza di tessuto esuberante) che in entrambi i casi si localizzano soprattutto lateralmente alla fossa palatoglossa (detta anche istmo delle fauci), nella parte più caudale del cavo orale. In casi gravi, le lesioni possono coinvolgere anche i lati della lingua impedendone la sua normale retrazione (Fig. 1). Fig. 1 - Foto della cavità orale di un gatto affetto da gengivostomatite cronica felina dove si apprezza la presenza di estese aree ulcerative (*) in entrambe le fosse palatoglosse. Come viene emessa la diagnosi di Gengivostomatite cronica felina? Nonostante l’esame istopatologico su biopsie delle lesioni mucogengivali sia necessario per una diagnosi definitiva di Gengivostomatite Cronica Felina (con il ritrovamento di grave infiltrato infiammatorio linfo-plasmocellulare con ulcerazione o ipertrofia dello strato epiteliale), la presentazione clinica unitamente alla localizzazione apparenza delle lesioni orali sono talmente caratteristiche da permettere di avanzare un forte sospetto diagnostico sulla sola base dell’esame del cavo orale. Come si tratta la Gengivostomatite cronica felina? Il Veterinario dopo aver valutato l’astensione e la gravità della patologia sceglierà la tipologia di trattamento più adatta per quel determinato paziente. In linea generale il trattamento della Gengivostomatite Cronica Felina si basa sul controllo del dolore (terapia sintomatica) e sulla gestione delle lesioni orali (terapia specifica) per via chirurgica e/o farmacologica. La terapia chirurgica è considerata quella di elezione con la terapia farmacologica usata come terapia adiuvante alla chirurgia oppure in alternativa nei casi in cui la chirurgia non è praticabile o non viene accettata dal proprietario del gatto. Gestione del dolore: qualunque sia la terapia specifica prescelta è fondamentale controllare il dolore nei gatti con Gengivostomatite Cronica Felina che è una malattia estremamente debilitante e dolorosa e che può influenzare negativamente la qualità di vita del paziente. La scelta della terapia analgesica dipenderà da diversi fattori come presenza di malattie concomitanti (es. patologie renali ed epatiche), la modalità e facilità di somministrazione e la percezione del dolore provato dal gatto da parte del proprietario stesso. In genere vengono utilizzati analgesici oppioidi in associazione o meno a farmaci per il controllo del dolore neuropatico. Terapia Chirurgica: esistono due diversi tipi di approccio chirurgico. Il primo prevede l’estrazione dentale parziale (rimozione dei soli denti premolari e molari). Il secondo invece consiste nell’estrazione dentale totale. In generale l’approccio chirurgico (con estrazione completa o parziale) fornisce i migliori risultati terapeutici a lungo termine, con un miglioramento del quadro clinico nel 50-70% dei casi. L’estrazione dentale parziale (molari e premolari) viene scelta in genere come prima linea di trattamento. In tal modo è possibile ridurre i tempi chirurgici e anestesiologici, i rischi chirurgici e il recupero post-operatorio. Nel caso in cui non si registri un miglioramento clinico nei primi 4 mesi post-intervento, si prende in considerazione la possibilità di eseguire un’estrazione completa come seconda linea di trattamento. Nel periodo post-operatorio è necessario impostare una terapia medica di supporto nelle due settimane successive con uso di antibiotici, anti infiammatori e farmaci analgesici. Studi più recenti hanno dimostrato che gatti trattati con estrazione dentale (sia completa che parziale) hanno avuto una risoluzione completa o un miglioramento del quadro clinico nei 30 giorni post-operatori nel 51% dei casi. Terapia farmacologica: essendo la Gengivostomatite Cronica Felina una malattia infiammatoria cronica con una base immunomediata, la terapia farmacologica si basa sull’utilizzo di farmaci anti-infiammatori e immunomodulanti come Corticosteroidi, Interferone omega ricombinante felino, Ciclosporina Cellule staminali: allo studio anche una terapia sperimentale che prevedere l’utilizzo di cellule staminali e che può essere utilizzata nei casi refrattari ai precedenti trattamenti. Fig. 2 - Foto della cavità orale di un gatto affetto da gengivostomatite cronica che mostra l’avvenuta rimozione di tutti i denti e l’applicazione di punti di sutura. Naturalmente qualunque terapia scelta ed impostata dal Veterinario prevede che il paziente sia controllato attentamente nel tempo. “Med. Vet., Diplomato ACVIM, Diplomato ECVIM-CA, MRCVS, EBVS® - Specialist in Small Animal Internal Medicine”Dr. Fabio ProcoliAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Cosa si intende per incontinenza urinaria? L’incontinenza urinaria è l’emissione involontaria di urina che può verificarsi in maniera intermittente, alternata con minzione (urinazione) normale, o continua in diversi momenti della giornata.Come avviene la minzione (urinazione) nel cane? La minzione è un processo che avviene in due fasi: una fase di riempimento passivo di urina nella vescica urinaria e una fase di svuotamento attivo della vescica. La vescica urinaria contiene uno strato muscolare liscio, composto dalle fibre del muscolo detrusore, che si continua nell’uretra (la parte del sistema urinario attraverso cui l’urina viene espulsa e che sbocca nel pavimento della vagina) dove forma uno sfintere (orifizio) chiamato sfintere uretrale interno. Nella sua parte terminale, l’uretra presenta un altro ispessimento muscolare che costituisce lo sfintere uretrale esterno. Il muscolo detrusore e i due sfinteri uretrali sono sotto il controllo di un sistema di innervazione, volontario e involontario, rappresentato dal nervo ipogastrico e dai nervi pelvico e pudendo che controllano in maniera coordinata il rilassamento e la contrazione della vescica e degli sfinteri uretrali di fatto permettendo il riempimento e lo svuotamento della vescica urinaria. Durante la fase di riempimento la vescica è rilassata mentre gli sfinteri uretrali si contraggono per non permettere all’urina di fuoriuscire; durante la fase di svuotamento la vescica si contrae mentre gli sfinteri uretrali si rilassa favorendo la fuoriuscita di urina durante l’urinazione. Quali sono le possibili cause di incontinenza urinaria nel cane? Le cause di incontinenza urinaria sono diverse e si dividono in neurogene (ossia dovute ad un disordine neurologico) e non-neurogene. Tra le cause di incontinenza urinaria neurogene ricordiamo: Disturbi del motoneurone inferiore che includono tutte quelle lesioni/patologie a carico del tratto lombare e sacrale del midollo spinale. In questi casi l’incontinenza è associata a una vescica urinaria flaccida e poco contrattile e facilmente svuotabile manualmente. Disturbi del motoneurone superiore che includono tutte quelle lesioni/patologie a monte del tratto lombare e sacrale lombare del midollo spinale. In questi casi la vescica è ipertonica (spastica) e difficilmente svuotabile manualmente. Disautonomia. Un disordine molto raro dovuto ad una disfunzione del sistema nervoso autonomo (la parte del sistema nervoso che regola i riflessi involontari). Tra le cause di incontinenza urinaria non neurogene vi sono: Alterazioni anatomiche congenite o acquisite delle vie urinarie quali: Ectopia ureterale (unilaterale o bilaterale): si tratta di una malformazione anatomica congenita a carico di uno solo o entrambi gli ureteri (i tubicini che collegano il bacinetto renale alla vescica). In questi casi gli ureteri si aprono direttamente nell’uretra o in vagina bypassando di fatto la vescica e lo sfintere uretrale. Di conseguenza si verifica una perdita involontaria continua di urina Vescica intrapelvica: malformazione associata a ridotto tono dello sfintere uretrale causato dalla posizione eccessivamente caudale nel canale pelvico del collo della vescica. Questa sindrome è spesso associata a un’uretra molto corta. Ureterocele: dilatazione cistica della parte terminale dell’uretere che sporge all’interno della vescica causando pressione sulla vescica stessa. Fistola uretero-vaginale: comunicazione anomala tra l’uretere e la vagina. Fistola uretro-rettale: comunicazione anomala tra l’uretere e il retto può essere congenita o acquisita come conseguenza di traumi pelvici. Alterazioni della funzionalità dello sfintere uretrale Incompetenza del meccanismo dello sfintere uretrale (USMI): causa più comune nelle cagne e si manifesta spesso con perdita di urina intermittente durante il riposo in decubito laterale (quindi spesso di notte durante il sonno). È una condizione descritta soprattutto nelle cagne di grossa taglia che sono state sterilizzate in giovane età ed è legata alla riduzione dei livelli di estrogeni (o testosterone nei maschi) in seguito alla sterilizzazione e la susseguente perdita di tono dello sfintere uretrale. Alterazioni della contrattilità della vescica Iperattività del muscolo detrusore: disordine caratterizzato da contrazioni eccessive involontarie del muscolo vescicale secondarie a diversi stimoli (infezioni, calcoli urinari o tumori della vescica). In questo caso si verificano frequenti perdite di piccole quantità di urina associate a una sensazione di urgenza. Instabilità idiopatica del detrusore: disordine molto raro caratterizzato dalla ridotta contrattilità del muscolo detrusore. Quali cani sono maggiormente predisposti a incontinenza urinaria? La predisposizione di sesso, razza o età allo sviluppo di incontinenza urinaria dipende dalla patologia sottostante. Per quanto riguarda le patologie spinali da disco intervertebrale (discopatie), ad esempio, è nota la maggior predisposizione nei bassotti tedeschi, nei barboni toy e nei beagle, ma anche in cani di media e grossa taglia come il labrador retriver, il dobermann, il dalmata. Per l’incontinenza urinaria secondaria a incompetenza del meccanismo dello sfintere uretrale (USMI), questa colpisce soprattutto cani femmina di grossa taglia sottoposte a sterilizzazione precoce. L’ectopia ureterale invece è maggiormente descritta nel siberian husky, il labrador retriever, il terranova, il bulldog inglese, west highland white terrier, il fox terrier, lo skye terrier e barboni toy. Generalmente le femmine sono più colpite dei maschi. Infine, i bulldog inglesi sono più comunemente affetti da fistole uretro-rettali congenite. Quali sono i sintomi associati a incontinenza urinaria nel cane? L’incontinenza urinaria è definita come la mancanza di controllo volontario del riflesso della minzione (urinazione), che provoca perdita involontaria di urina. La frequenza e gravità della incontinenza dipenderà dalla natura e gravità della patologia sottostante. Nel caso di incompetenza del meccanismo dello sfintere uretrale (USMI) o incontinenza di natura neurogena il proprietario riporterà il ritrovamento di piccole quantità di urine sul pavimento o sulle superfici dove il cane riposa (cuccia, letto, divani). Nel caso invece di ectopia ureterale, il proprietario potrebbe notare la perdita involontaria continua di urina anche durante la camminata. Nei cani con disordini del midollo spinale l’incontinenza urinaria (associata a ritenzione urinaria e perdita da overflow) è spesso presente anche incontinenza fecale in associazione ad alterazioni della deambulazione. Quali saranno i possibili rilievi dell’esame fisico in un cane con incontinenza? Il veterinario visitando l’animale potrà evidenziare ulteriori alterazioni che dipenderanno dalla causa sottostante. Nei disordini non neurologici l’esame risulterà spesso nella norma fatta eccezione per il riscontro di eritema o anche irritazione da urina nella zona perineale e genitale, un odore pungente di urine proveniente dal pelo o la presenza di residuo o sgocciolamento di urine dalla vagina. Nel caso invece di cause neurogene l’esame fisico potrà mettere in evidenza una serie di deficit dei riflessi spinali, alterazioni nella deambulazione, la presenza di una vescica sovradistesa più o meno facilmente svuotabile manualmente o l’assenza di tono dello sfintere anale. Quali indagini diagnostiche potranno essere richieste dal veterinario per identificare la causa di incontinenza urinaria in un cane? La scelta dell’iter diagnostico da seguire in un cane con incontinenza urinaria dipenderà dal sospetto della probabile causa derivante dall’anamnesi riportata dal proprietario e dall’esito dell’esame fisico e neurologico.Nel caso di sospetta incontinenza di tipo neurogeno il veterinario potrebbe consigliare l’esecuzione di un esame di risonanza magnetica della colonna spinale.Nel caso di cause non neurogene, si procederà con l’esecuzione di esame fisico-chimico e colturale delle urine e con indagini di diagnostica per immagini quali ad esempio l’ecografia addominale, la radiografia con mezzo di contrasto, la cistoscopia o la tomografia computerizzata (TC).La cistoscopia, ossia l’utilizzo di una telecamera inserita attraverso l’uretra, permette di visualizzare le basse vie urinarie dall’interno e quindi non solo di identificare direttamente la presenza di alterazioni anatomiche ma anche di effettuare procedure bioptiche o terapeutiche interventistiche. Immagine TAC di un uretere ectopico (freccia gialla), con inserimento dello stesso in una posizione anomala della vescica urinaria. Come si tratta l’incontinenza urinaria nel cane? Il trattamento dell’incontinenza urinaria dipenderà dalla patologia sottostante.Per quanto riguarda le cause neurogene, in assenza di una lesione spinale non correggibile chirurgicamente, il veterinario potrà consigliare una terapia palliativa che si baserà sull’uso di farmaci per diminuire o aumentare il tono del muscolo detrusore e degli sfinteri uretrali e sullo svuotamento manuale della vescica in aggiunta alla gestione delle infezioni urinaria che spesso sopravvengono a causa della ritenzione urinaria. Nell’incontinenza urinaria da incompetenza del meccanismo dello sfintere uretrale (USMI) il veterinario potrà prescrivere una terapia basata sull’uso sequenziale di farmaci per aumentare il tono dello sfintere uretrale e nei casi refrattari potrebbe consigliare procedure endoscopiche (come l’iniezione periuretrale di collagene per via endoscopica) o chirurgiche (come la colposospensione o l’applicazione di un occluding device attorno al collo della vescica). Nel caso di ectopia ureterale la terapia sarà chirurgica. Nella maggior parte dei casi sarà comunque necessaria una terapia farmacologica adiuvante per ottenere una remissione clinica completa. “Med. Vet., Diplomato ACVIM, Diplomato ECVIM-CA, MRCVS, EBVS® - Specialist in Small Animal Internal Medicine”Dr. Fabio ProcoliAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

La lipidosi rappresenta la più comune patologia epatica del gatto ed è caratterizzata da un eccessivo accumulo di trigliceridi nel fegato, con conseguente disfunzione dell’organo.I gatti sono particolarmente predisposti nell’accumulare trigliceridi a livello epatico e il sovrappeso e l’obesità rappresentano un importante fattore di rischio.Tenere sotto controllo il peso del proprio gatto e fornire un’alimentazione sana e equilibrata può prevenire la lipidosi epatica.La lipidosi può essere primaria, cioè insorgere spontaneamente, senza una precisa causa evidenziabile (forma idiopatica), o secondaria ad altre patologie che causano anoressia e repentina perdita di peso.Il digiuno secondario a varie condizioni, patologiche o non patologiche, come ad esempio il rifiuto di un nuovo alimento non appetibile, porta ad un aumento della mobilizzazione dei grassi di deposito e ad un aumento del lavoro metabolico del fegato.In condizioni di normalità, il fegato ha il compito di sintetizzare grassi, quali trigliceridi, colesterolo, lipoproteine e fosfolipidi e metabolizzare i grassi (acidi grassi) presenti nell’organismo (depositi corporei).In un fegato sano, la componente di grasso neutro rappresenta all’incirca il 5% della massa, mentre in corso di lipidosi, il fegato, a causa dell’accumulo di lipidi, può arrivare a raddoppiare o triplicare il proprio peso.L’accumulo lipidico si verifica nel momento in cui la sintesi o il deposito epatico diventano nettamente superiori rispetto alla capacità di utilizzo. I fattori che caratterizzano e predispongono questa condizione patologica sono molteplici: La sovra-nutrizione, in particolare di carboidrati, aumenta in generale l’accumulo lipidico. L’obesità è un fattore predisponente, importantissimo per lo sviluppo della lipidosi epatica. Nel gatto obeso disappetente, il massivo rilascio di acidi grassi dai tessuti di deposito, mette a dura prova la capacità epatica di utilizzo e smaltimento degli stessi. Per lo smaltimento e la dispersione dei lipidi risulta fondamentale la costituzione di very low densiy lipoproteins (VLDL). La compromissione della capacità epatica alla formazione di VLDL (che richiede una disponibilità energetica che è carente in corso di lipidosi) determina ulteriormente un notevole accumulo di trigliceridi. L’interazione degli acidi grassi con la L-carnitina risulta fondamentale per il trasporto degli acidi grassi all’interno dei mitocondri, affinché avvengano le beta ossidazioni (ossia le reazioni di utilizzo energetico dei lipidi). I gatti con lipidosi epatica vanno frequentemente in contro a carenza di carnitina. la carenza di vitamina B12 (cobalamina) è estremamente comune in corso di lipidosi. La lipidosi epatica risulta solitamente reversibile se curata adeguatamente, ma se non viene trattata, può risultare estremamente grave e a volte portare a morte l’animale. Non bisogna pertanto sottovalutare periodi prolungati di digiuno. Soprattutto se il gatto è in sovrappeso, e non si alimenta da qualche giorno, è opportuno consultare rapidamente il proprio veterinario curante. SINTOMI I sintomi che generalmente sono più rappresentativi in corso di lipidosi epatica sono il vomito, l’abbattimento, l’anoressia e la perdita di peso repentina. Un altro segno clinico molto importante e spesso presente, è l’ittero, ossia il colore giallo di cute e mucose. I gatti affetti da lipidosi epatica sono spesso molto deboli e possono anche manifestare ventroflessione del collo o decubito permanente. In alcuni casi si possono evidenziare segni di encefalopatia epatica, ossia una sintomatologia neurologica secondaria ad un’autointossicazione dell’organismo. A volte l’encefalopatia epatica si può manifestare con ipersalivazione. Foto 1: gatto con lipidosi epatica ed ittero. Si noti il colore giallastro delle mucose. Nella maggior parte dei gatti con lipidosi epatica è presente una patologia sottostante. Fra le problematiche concomitanti più comunemente associate a lipidosi si possono avere altre malattie epatiche (es. colangiti), pancreatiti, malattie gastrointestinali (caratterizzate da vomito e diarrea), tumori o diabete mellito. Se avete un gatto sovrappeso e doveste notare anche solo uno di questi sintomi, il consiglio è di farlo visitare subito da un veterinario che dopo una visita accurata ed una particolare attenzione alla storia clinica e all’insorgenza della sintomatologia, per fare la diagnosi e valutare la gravità della patologia, potrebbe dover eseguire alcuni esami di laboratorio e strumentali. Esami del sangue: esame emocromocitometrico completo, profilo biochimico generale: Generalmente si riscontra iperbilirubinemia, aumento degli enzimi epatici, in particolare aumento di alanina aminotransferasi (ALT), aspartato aminotransferasi (AST), fosfatasi alcalina sierica ( SAP). La gammaglutamyl transferasi (GGT) risulta spesso normale (a meno che non vi sia una concomitante colangite). Altre alterazioni comunemente riscontrate sono rappresentate da ipopotassemia, diminuzione della BUN, ipofosfatemia, a volte ipoalbuminemia e ipocalcemia (soprattutto nei casi con concomitante pancreatite). Test di coagulazione: Si può osservare un aumento dei tempi di coagulazione poiché il fegato è coinvolto nella sintesi di elementi che promuovono i processi coagulativi; in particolare, in corso di lipidosi epatica, è frequente la carenza di vitamina K, una vitamina fondamentale per l’attivazione dei fattori della coagulazione. Radiografie: All’esame radiografico si può osservare epatomegalia (aumento di volume del fegato). Ecografia: All’esame ecografico si può rivelare un fegato alterato (iperecogeno) e la presenza di patologie intercorrenti (ad esempio una concomitante pancreatite, colangite o neoplasia). Ago aspirato epatico: L’ago aspirato è una procedura poco invasiva che può dare informazioni utili sulla presenza di accumulo di grasso nelle cellule del fegato (epatociti) ed escludere eventuali patologie tumorali sottostanti. Biopsia epatica: La biopsia epatica è raccomandata nei gatti che non rispondono al trattamento iniziale o nel caso in cui le biopsie siano indicata anche per indagare altri organi alterati. Una volta fatta diagnosi è importante iniziare il prima possibile la terapia per la patologia sottostante e per il conseguente stato di lipidosi epatica. TERAPIA La lipidosi epatica è un processo spesso reversibile e negli ultimi anni la prognosi è notevolmente migliorata grazie all’utilizzo di un corretto supporto nutrizionale. Solitamente i gatti con lipidosi epatica e grave malessere necessitano inizialmente di terapie ospedaliere e quindi di essere ricoverati per ricevere le cure più appropriate. Infatti molto spesso i pazienti gravemente malati sono abbattuti ed anoressici e necessitano di fluidoterapia endovenosa, che permette di integrare i liquidi e gli elettroliti carenti, ed alimentazione assistita per la quale il veterinario potrebbe dover applicare un sondino nasoesofageo o esogfagostomico (Figura 2) che permette la somministrazione di un’alimentazione adeguata. L’alimentazione in quantità adeguata rappresenta infatti il principio terapeutico più importante e senza l’utilizzo di sondini spesso risulta molto difficile fornire quantità adeguate di alimento durante questa delicata condizione patologica. In casi meno gravi la fluidoterapia può essere effettuata per via sottocutanea e la gestione potrebbe essere di tipo ambulatoriale. Figura 2: gatto con lipidosi epatica che viene regolarmente alimentato con sondino esofagostomico Il veterinario potrà inoltre prescrivere ulteriori farmaci od integratori come per esempio antiemetici, complesso vitaminico B, cobalamina, vitamina K, L-carnitina ed antiossidanti. La prognosi della lipidosi epatica dipende molto dalla patologia sottostante e dalla tempestività di intervento terapeutico.In collaborazione con la Dr.ssa Elena Zanato “DVM, Diplomato ECVIM-CA, EBVS® - European Veterinary Specialist in Small Animal Internal Medicine - Animali da compagnia, Endocrinologia non riproduttiva, medicina interna e terapia (Malattie Metaboliche).”Prof. Federico FracassiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

La diarrea cronica nel cane è un sintomo clinico frequentemente riscontrato nel cane, spesso frustrante per il proprietario, che deriva da una malattia primaria o secondaria dell’apparato digerente (enteropatia). Spesso la diarrea cronica nel cane si accompagna anche ad altri sintomi clinici quali dimagrimento, vomito, disappetenza, aumento dei borborigmi (rumori prodotti dall’attività gastrica e intestinale udibili dall’esterno) e flatulenze (eccessiva presenza di gas a livello dello stomaco e dell'intestino, con aumentata emissione degli stessi). Per diarrea cronica si intende un disturbo della defecazione caratterizzato da un’alterazione della consistenza, frequenza e quantità di emissione giornaliera delle feci. Può essere classificata in base alla durata, alla gravità, alla localizzazione nell’apparato digerente (piccolo o grosso intestino) o alla causa eziologica. Circa la durata, viene definita cronica quando persiste da almeno 3 settimane oppure risulta recidivante. Infatti anche il cane che presenta sintomi clinici occasionali, verosimilmente responsivi a terapia sintomatica, ma ciclici e ripetitivi durante l’anno, deve essere considerato come affetto da malattia cronica e in quanto tale essere sottoposto ad accertamenti specifici. La gravità della diarrea viene valutata con un esame clinico dell’animale, con la valutazione della consistenza delle feci e della loro frequenza di emissione ed anche con esami di laboratorio e di diagnostica per immagini. Per quanto riguarda la tipologia, la diarrea può derivare da una malattia del piccolo o del grosso intestino o di entrambi i distretti dell’apparato digerente. Quest’ultima eventualità è la più frequente, soprattutto in corso di diarrea cronica. L’intestino è suddiviso in due settori: il piccolo intestino, costituito da duodeno, digiuno e ileo, e il grosso intestino, formato da cieco, colon e retto. A seconda del distretto maggiormente interessato sono possibili diverse manifestazioni cliniche e caratteristiche della diarrea (Tab. 1). Quando sono coinvolti entrambi i distretti i segni clinici possono essere misti. Tab. 1 Caratteristiche diarrea del piccolo e grosso intestino Piccolo intestino Grosso Intestino Dimagrimento Vomito Melena Normale numero di defecazioni Assenza di urgenza alla defecazionePica Muco nelle feci Ematochezia Tenesmo (dolore durante la defecazione) Urgenza alla defecazione Vomito (occasionalmente) In corso di diarrea può essere presente sangue nelle feci. Questo può essere digerito in caso di affezioni di stomaco e piccolo intestino oppure vivo, in corso di ileo-colopatie. Nel primo caso le feci assumono un colore intensamente nero e si parla di melena, nel secondo il sangue presenta invece colore rutilante e si parla di ematochezia. E’ importante sottolineare che molti cani che mangiano proteine animali, spesso tramite dieta casalinga, hanno feci molto scure ma formate che non devono essere confuse con la melena. Alcuni cani con malattie del piccolo intestino presentano pica, ossia la tendenza all’ingestione continua di sostanze non nutritive (terra, sabbia, corpi estranei, etc). Inoltre molti cani con diarrea manifestano anche nausea (che possono manifestare con ingestione di erba, biascicamento, appetito capriccioso fino all’anoressia) e coliche addominali (addome teso, borborigmi e guaiti). La ricerca della causa eziologica della diarrea cronica nel cane è lo scopo del medico veterinario. La diarrea però è un sintomo aspecifico derivante da varie cause ovvero da malattie sia primarie che secondarie dell’apparato digerente (Tab. 2) e può necessitare quindi di approfondimenti diagnostici. Tab. 2 Cause di diarrea cronica nel cane Cause primarie Cause secondarie o extra-gastroenteriche Malattie infettive/parassitarie Enteropatia dieta responsiva Enteropatia antibiotico responsiva Enteropatia immuno-responsiva Neoplasie Malattie epatiche Malattie pancreatiche Malattie metaboliche Malattie sistemiche Approccio al paziente con diarrea cronica La valutazione del cane con diarrea cronica necessiterà della massima collaborazione fra il Veterinario ed il Proprietario dell’animale il quale dovrà riferire durante l’”anamnesi” tutte quelle informazioni che possono aiutare il medico veterinario a indirizzarsi verso una corretta diagnosi. L’iter diagnostico iniziale potrà prevedere esami di laboratorio e di diagnostica per immagini (radiografie dell’addome, ecografia addominale). In base al caso specifico, il Medico Veterinario, per quanto concerne gli esami di laboratorio potrà richiedere esami generali (emogramma, profilo biochimico, elettroforesi ed esame delle urine), che potranno poi essere ampliati con esami specifici per l’apparato gastroenterico, con lo scopo di diagnosticare un eventuale interessamento pancreatico (TLI e lipasi specifica) o un possibile malassorbimento (folati e vitamina B12) oppure la presenza di malattie endocrine come l’ipoadrenocorticismo (cortisolo). Naturalmente possono anche essere importanti esami coprologici (delle feci), per escludere la presenza di parassiti, ed anche esami di citologia fecale. La citologia fecale è utile per identificare la presenza di agenti infettivi come Giardia (Figura 1), Prototeca, alterazioni della flora intestinale (disbiosi), infiltrati infiammatori ed eventualmente neoplasie del colon-retto. Fig. 1 - Esempio di citologia fecale, si evidenziano 2 forme di Giardia (frecce) e numerosi batteri Il Medico Veterinario potrà anche ritenere necessari esami di biologia molecolare (come ad esempio la PCR) su feci, volti alla ricerca di specifici agenti infettivi. Fra gli esami strumentali il veterinario potrebbe richiedere esami radiografici ed ecografico dell’addome. La radiologia e l’ecografia possono essere esami complementari per individuare alcune patologie come corpi estranei, ostruzioni o neoformazioni, versamenti, ecc. ed in generale per valutare gli organi addominali. Una volta eseguite le procedure diagnostiche il Medico Veterinario potrà decidere di prescrivere una terapia o effettuare delle prove dietetiche “trial dietetico”. In alcuni casi il Veterinario potrebbe ritenere utile la somministrazione di probiotici come supporto al sistema digerente, variandone sia tipologia che frequenza di somministrazione sulla base della risposta clinica. E’ da sconsigliare ai proprietari di cani con diarrea cronica, l’uso “fai da te” di farmaci, senza che siano stati prescritti da un Veterinario, per esempio antibiotici o altri farmaci, che nel tempo potrebbero causare effetti peggiorativi per la patologia intestinale in atto (per esempio disbiosi). In alcuni casi, inoltre, il Medico Veterinario potrebbe richiedere un esame endoscopico, che permette la visualizzazione di alcuni tratti dell’apparato gastroenterico (stomaco, duodeno, colon) ed anche la raccolta di campioni bioptici per poter eseguire un esame istologico. In seguito alla diagnosi istologica il veterinario potrà decidere di sottoporre il paziente a terapie mediche con farmaci specifici. Bisogna comunque sottolineare che alcune patologie (enteropatie infiammatorie croniche idiopatiche) possono essere solo controllate e non completamente risolte (guarite) e che quindi il paziente affetto potrà manifestare delle recidive nel corso della sua vita. La diarrea cronica nel cane è quindi un sintomo riferibile a differenti patologie a volte difficilmente individuabili. E' quindi una sfida diagnostica che potrà avere un buon esito se ci sarà la massima collaborazione fra proprietario e veterinario. “DVM, Citologia apparato gastroenterico e respiratorio, Endoscopia, Malattie Respiratorie, Gastroenterologia".Dr. Enrico BotteroAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}
La parvovirosi è una malattia infettiva altamente contagiosa, ad eziologia virale, che provoca una grave gastroenterite. Tale patologia, nei i cuccioli al di sotto dei 6 mesi di età, è spesso fatale. L’agente infettivo è il parvovirus canino (CPV) di tipo 2, da non confondere con il parvovirus canino di tipo 1 che è generalmente meno pericoloso e può dare forme gastroenteriche più lievi, miocarditi e polmoniti nei cuccioli di 1-3 settimane di età. L’infezione da parvovirus rappresenta probabilmente la più comune e grave causa di enterite del cane. Da quando nel 1978, il parvovirus canino venne identificato per la prima volta come agente eziologioco di enterite nel cane, tale patologia, a diffusione mondiale, ha assunto una notevole importanza in ambito veterinario. Il parvovirus canino ha delle caratteristiche che lo rendono particolarmente pericoloso: ha un ciclo oro-fecale, è quindi necessario che un cane infetto elimini il virus con le feci, che si disperda nell’ambiente e che un altro soggetto ne venga a contatto (Figura 1) è molto resistente nell’ambiente, bisogna quindi fare molta attenzione ad ambienti e materiali contaminanti (vestiti, oggetti, pelo del cane, pavimento) ha uno spiccato tropismo per le cellule in rapida replicazione, in particolar modo le cellule dell’intestino, quelle del midollo osseo e quelle del sistema linfatico è altamente contagioso Queste caratteristiche fanno sì che si possano facilmente innescare dei cicli endemici con alto tasso di mortalità all’interno di canili, pensioni per cani o negozi di animali. L’infezione può anche avvenire in utero durante una gravidanza o nei primi giorni di vita, il virus in tal caso può colpire le cellule cardiache (miociti) determinando una miocardite (infiammazione cardiaca) letale. Tale localizzazione, piuttosto comune alla fine degli anni 70’ e nei primi anni 80’, oggi è diventata estremamente rara; ciò è legato al fatto che praticamente tutte le cagne adulte sono vaccinate contro questo virus e possiedono quindi un certo grado di immunità nei confronti della malattia. I cuccioli, nelle prime settimane di vita, sono quindi protetti dall’immunità passiva materna; cioè è possibile poiché la madre, durante la gravidanza, passa ai cuccioli anticorpi contro il virus che permangono in circolo per circa 4 settimane dopo la nascita. Nelle settimane successive si verifica un calo degli anticorpi materni e i cuccioli diventano fortemente suscettibili all’infezione; inoltre, tale periodo di maggiore recettività coincide spesso con il momento della separazione dei cuccioli dalla madre, un fattore stressante che aumenta notevolmente il rischio di infezione. Per questo motivo, quando si adotta un cucciolo, è opportuno prestare molta attenzione a situazioni di possibile contagio (es. luoghi molto affollati con soggetti non vaccinati) e non bisogna mai sottovalutare la comparsa di sintomi quali anoressia, vomito e diarrea. Una volta avvenuto il contatto tra virus e cane si ha un periodo di incubazione che va dai 4 ai 14 giorni, dopo di che inizia la fase sintomatica. I sintomi possono essere molto diversi e dipendono dal grado di pericolosità della malattia (virulenza del virus), quantità di virus con cui il soggetto è venuto a contatto, difese immunitarie ed età del cane contagiato (più giovane è il cucciolo più pericoloso è la malattia).Figura 1: ciclo del parvovirus e strategie terapeutiche Sintomatologia I sintomi più comuni sono: anoressia febbre abbattimento del sensorio grave disidratazione vomito copioso che fatica a rispondere ai farmaci antiemetici grave diarrea liquida ed emorragica (l’aspetto delle feci viene anche definito a “marmellata di ciliegie”) I danni midollari causati dal virus portano a diminuzione dei globuli bianchi (neutropenia) che può predisporre a gravi infezioni batteriche secondarie. A livello intestinale il virus replica negli enterociti causando ulcerazioni molto gravi. Diagnosi I sintomi e la storia clinica (cucciolo non vaccinato che è stato a contatto con altri cani) fanno sospettare al veterinario questa malattia. Al fine di ottenere la conferma diagnostica il veterinario deve eseguire dei test specifici. Gli esami che vengono effettuati dal medico veterinario sono solitamente: esame emocromocitometrico esame biochimico completo emogasanalisi (eventuale) test per la ricerca del virus nelle feci (test ELISA o PCR) test sierologico per la ricerca di anticorpi nel sangue (eventuali) Terapia Confermata la diagnosi è importante iniziare tempestivamente la terapia ed è spesso necessario ospedalizzare i cani affetti da parvovirosi. Viene instaurata una fluidoterapia endovenosa continua, mirata a ristabilire l’idratazione e ripristinare gli elettroliti, ad esempio sodio e potassio, che sono stati persi con il vomito e con la diarrea. Spesso i cuccioli con parvovirosi sviluppano ipoglicemia e in tali casi la fluiditerapia viene integrata con soluzioni contenenti glucosio. Alla terapia fluida vengono solitamente associate altre terapie quali antibiotici, antiemetici, antiacidi, antidolorifici e albumine, cioè proteine che spesso vengono perse a causa dell’importante diarrea. Nei casi più gravi si deve ricorrere a trasfusioni di sangue. Poiché l’assunzione di alimento può peggiorare il problema vomito, in questi casi è consigliata la sospensione dell’alimentazione per bocca per passare eventualmente ad una nutrizione attraverso dei sondini per la nutrizione parenterale. Vista la contagiosità della malattia (potrebbe mettere in pericolo altri cani non vaccinati) e le cure necessarie, è evidente che si debba ricorrere all’ospedalizzazione in apposite strutture veterinarie che dispongano di reparti dedicati ad animali colpiti da malattie infettive (reparto infettivi). Generalmente il periodo di ricovero è di circa 7 – 10 giorni, ma per animali con sintomi lievi possono essere sufficienti 2-3 giorni. Un ottimo segno di ripresa è quando il cane ricomincia ad alimentarsi da solo senza vomitare. Vaccino e Prevenzione La parvovirosi può essere prevenuta con il vaccino. La prima somministrazione nei cuccioli può essere effettuata a 6-8 settimane di età e successivamente sono necessari dei richiami. Il vaccino viene ripetuto poi in età adulta. In generale esistono vaccini “core” ossia fortemente raccomandati, e vaccini “non core”, consigliati e che vengono generalmente somministrati in base allo stile di vita e all’ambiente in cui il cane vive. Quello per il parvovirus è un vaccino “core”, è quindi fortemente raccomandato per tutti i soggetti. È molto importante che i cani vengano vaccinati, sia per proteggere loro stessi sia per prevenire le infezioni di altri cuccioli. E’ importante adottare dei comportamenti adeguati quando si adotta un cucciolo;. In particolare va evitato il contatto tra cani non vaccinati, evitando le situazioni di maggiore affollamento e possibilmente, prima del completamento delle vaccinazioni, vanno evitati i parchetti frequentati da altri cani. In ambienti quali canili, rifugi, allevamenti, negozi di animali è necessario adottare misure preventive e nel caso in cui si individui un soggetto infetto, vanno adottate misure adeguate di disinfezione dell’ambiente per evitare la rapida diffusione del virus. Con la collaborazione della Dr.ssa Elena Zanato “DVM, Diplomato ECVIM-CA, EBVS® - European Veterinary Specialist in Small Animal Internal Medicine - Animali da compagnia, Endocrinologia non riproduttiva, medicina interna e terapia (Malattie Metaboliche).”Prof. Federico FracassiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Il vomito e’ un segno clinico frequentemente riscontrato nei piccoli animali.La parola vomito deriva dal latino vomitus e dal greco “emetos, emesi” e riguarda l’atto di rigettare dalla bocca materiale contenuto nello stomaco.Il vomito e’ un meccanismo protettivo attuato dall’organismo per rimuovere tossine e altre sostanze pericolose che sono state ingerite direttamente o assorbite per via ematica.Le conseguenze del vomito sono disidratazione, perdita di elettroliti, alterazioni nell’emogas e polmonite ab ingestis (causata dall'aspirazione del vomito stesso). Le cause del vomito possono essere molteplici, da quelle molto semplici a quelle più complesse come: Cause alimentari Parassiti Medicinali Disordini endocrini /metabolici Tossine Patologie addominali Patologie Gastriche Patologie intestinali Diagnosi Gli esami di laboratorio che spesso si eseguono, in base ai vari casi, sono l’esame emocromocitometrico , il profilo biochimico (inclusi gli elettroliti), l’analisi completa delle urine, e un esame coprologico (incluso l’esame della Giardia). Questi esami possono essere considerati essenziali. Radiografie ed ecografia addominale dovrebbero essere eseguite se si sospetta un corpo estraneo oppure altre patologie addominali più gravi come pancreatite, peritonite, neoplasie, etc. La decisione del medico veterinario di eseguire dei test più sofisticati e specifici per determinate malattie potrà essere presa in considerazione dopo la valutazione dei risultati ottenuti dagli esami precedenti (per esempio potrebbe eseguire il test della stimolazione dell’ACTH nel caso di sospetto di morbo di Addison, T4 nel caso di sospetto ipertiroidismo, etc.) e/o dopo risposta ad una terapia prescritta (per esempio endoscopia e biopsie nel caso di sospetto di IBD, neoplasia etc). La laparotomia (opzione chirurgica) dovrebbe essere eseguita nel caso di corpi estranei, neoplasia, intussuscezione etc.Nel corso di laparotomia/laparoscopia esplorativa, il veterinario potrebbe eseguire biopsie da tutti gli organi addominali (stomaco, intestino piccolo, pancreas, fegato, linfonodi) e successivamente analizzarle.Terapia Il trattamento del vomito consiste nell’eliminazione di eventuali cause scatenanti e terapia di supporto come fluidoterapia ed antiemetici.Esistono diverse categorie di antiemetici che il veterinario può prescrivere e comprendono gli anti H2 (e.g ranitidina e famotidina), inibitori della pompa protonica (e.g. omeoprazolo, lansoprazolo), medicine citoprotetive (e.g. sucralfato), procinetici (e.g. ranitidina, metoclopramide, cisapride, eritromicina, etc), analoghi della prostaglandina (e.g. misoprostolo), antiemetici (e.g. metoclopramide, ondasendron, dolasedron, maropitant, clorpromazina).Poichè il vomito è un sintomo che può comparire anche in caso di patologie gravi ed a volte a risoluzione chirurgica, è bene che il paziente sia condotto a visita dal veterinario il più presto possibile ed è assolutamente necessario che la terapia sia decisa dal veterinario dopo aver visitato il paziente ed aver eseguito le procedure diagnostiche che ritiene necessarie.E' assolutamente sconsigliabile il fai da te "per vedere se passa" ! “DVM, CertSAM, Diplomata ECVIM-CA, EBVS® - European Veterinary Specialist in Small Animal Internal Medicine - Animali da compagnia (Gastroenterologia, Ematologia, Autoimmunità, Endocrinologia, Medicina Interna).”Dr.ssa Magda Georu Ferriani #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

