
La perdita di appetito è uno dei più comuni disturbi che si possono riscontrare nel cane. Può trattarsi di una condizione transitoria di poco rilievo ma può anche riflettere uno stato patologico. Una totale perdita di appetito viene definita “anoressia”, mentre una parziale diminuzione dell’appetito viene indicata dal termine “iporessia”.Quando la perdita di appetito si prolunga nel tempo può causare una carenza energetica, portando a dimagramento ed altri problemi con rilevanti conseguenze, come debolezza, anomalie delle difese immunitarie ed alterazioni della funzionalità intestinale.Da cosa viene stimolato l’assunzione di alimento? L’assunzione di cibo viene sollecitato da diversi stimoli sensoriali, come la temperatura, la consistenza, la palatabilità e il sapore del cibo, percepiti soprattutto in base alle capacità olfattive del cane.Anche diversi stimoli ambientali possono influenzare, positivamente o negativamente, l’assunzione di cibo, come ad esempio fornire l’alimento ad orari specifici, in condizioni ambientali sicure ed accomodanti per il pet o una persona familiare che offre l’alimento. Esperienze passate, positive o negative, associate a questi fattori ambientali possono stimolare o inibire l’assunzione di cibo. Dopo l’ingestione dell’alimento diversi stimoli nel tratto gastroenterico determinano una riduzione della sensazione di fame, portando il cane ad interrompere l’assunzione di cibo.Alcuni esempi sono gli stimoli generati dai recettori meccanici presenti nello stomaco, dovuti alla sua distensione in presenza di alimento, mentre altri stimoli sono di natura ormonale, come nel caso dell’insulina, un ormone rilasciato dal pancreas dopo l’assunzione del pasto. Quali indagini si effettuano in corso di anoressia Per indagare le cause di perdita di appetito in un cane, è importante fornire al Medico Veterinario informazioni dettagliate sul tipo e quantità di cibo assunto dal cane, possibilmente indicando la marca, in caso di cibo commerciale, tramite una foto dell’etichetta o portando una confezione da mostrare alla visita medica.Bisogna indicare anche gli altri alimenti forniti durante il giorno, come cibo dalla tavola, snack fuori pasto o integratori alimentari. E' utile anche specificare quali sono le condizioni ambientali nelle quali viene fornito il pasto ed eventuali cambiamenti avvenuti nell’ultimo periodo, come traslochi, l’introduzione di un nuovo pet in casa o altre condizioni psicologicamente stressanti che possono inibire l’appetito del cane. È importante riferire al medico veterinario se il cane risulta interessato al cibo, poiché in questi casi l’anoressia può essere dovuta ad un problema di masticazione o ingestione dell’alimento (vedi paragrafo successivo, “Disfagia”). Vanno anche riferite al Veterinario ulteriori informazioni come per esempio eventuali farmaci assunti dal cane o la possibilità che siano stati ingeriti accidentalmente farmaci o droghe, poiché l’assunzione di queste sostanze può talvolta inibire l’appetito. Un esame fisico completo permetterà successivamente al Veterinario di valutare la condizione corporea generale e l’eventuale presenza di alterazioni che possono essere correlate alla perdita di appetito, come la presenza di dolore cronico o grave. Sulla base di queste valutazioni anamnestiche e cliniche, il Medico Veterinario potrebbe richiedere ulteriori indagini, per esempio esami del sangue (es: emocromocitometrico e profilo biochimico sierico), delle feci (per valutare la presenza di parassiti intestinali), esame delle urine o anche esami di diagnostica per immagini (per esempio ecografia addominale).Nei casi più complessi potranno essere necessarie indagini più specifiche, come esami citologici, test ormonali, test per specifiche malattie infettive (es. toxoplasmosi) o indagini di diagnostica per immagini avanzata come ad esempio la tomografia computerizzata. Figura 1 - cane affetto da grave dimagrimento, evidenziabile dalla prominenza di diverse strutture ossee (vertebrali, iliache e costali). Il cane presentava uno scarso appetito ed era affetto da una grave forma di enteropatia che non permetteva una corretta digestione ed assorbimento delle principali sostanze nutritive. Lo scarso appetito era presumibilmente legato all’infiammazione intestinale cronica. Possibili cause di anoressia nel caneCause ambientali Cani sottoposti a particolari condizioni stressanti possono essere inibiti ad alimentarsi correttamente; la presenza di nuovi animali in casa, una modifica della normale routine alimentare giornaliera o un cambio di abitazione possono influenzare negativamente lo stato psicologico del cane ed indurlo ad alimentarsi di meno. Cambio di dieta Un repentino cambio di dieta, solitamente con alimenti meno appetibili, può causare una diminuzione dell’appetito nel cane. Farmaci anoressizzanti o tossine Alcuni effetti collaterali di vari farmaci possono determinare una diminuzione dell’appetito, causando alterazioni del tratto gastroenterico, come nel caso di farmaci antinfiammatori non-steroidei o farmaci analgesici, oppure provocando una sensazione di nausea, come nel caso di farmaci chemioterapici o alcuni antibiotici. Anche l’ingestione accidentali di alcuni farmaci o tossine, come droghe o piante tossiche, può causare nausea ed una carenza di appetito. Malattie infiammatorie e dolorifiche Lo sviluppo di febbre e la produzione di alcune sostanze chimiche, le citochine, da parte dell’organismo in corso d’infiammazione possono influenzare il sistema nervoso centrale, inibendo il “centro della fame” e causando anoressia.Talvolta queste patologie infiammatorie sono causate dall’infezione da parte di agenti infettivi, come i batteri (Figura 2). Anche un’aumentata sensazione di dolore o di malessere generale può inibire lo stimolo della fame, come nel caso di una frattura ossea o come il caso di cani affetti da grave parodontopatia (Figura 3). Figura 2 - urine di cane affetto da infezione delle vie urinarie. Dopo aver centrifugato le urine e visualizzato il sedimento tramite un microscopio con lente ad elevato ingrandimento (1000x), si possono osservare diversi batteri di forma coccobacillare, talvolta disposti in formazione di “catenelle” (frecce).Il cane era stato portato in visita perché appariva abbattuto, aveva perso l’appetito ed urinava spesso.Figura 3 - cane affetto da parodontopatia. Si evidenzia in foto un marcato accumulo di tartaro sui denti e una infiammazione delle strutture gengivali, che appaiono arrossate. Il cane era progressivamente diventato iporessico nell’arco delle settimane a causa del dolore causato durante la masticazione dell’alimento. Il trattamento dell’anoressia Poiché le cause scatenanti della perdita di appetito possono essere estremamente differenti è importante individuare e trattare la patologia sottostante in modo specifico, permettendo al cane di tornare ad alimentarsi spontaneamente. In condizioni di elevato stress ambientale risulta necessario minimizzare o eliminare gli eventi scatenanti permettendo al cane di alimentarsi in un ambiente tranquillo, somministrando i pasti seguendo una routine giornaliera o evitando repentini cambi di dieta. Nel caso in cui risultasse necessaria la sostituzione dell’alimento (cambio di dieta), è indicato modificare la composizione del pasto nell’arco di almeno 4-5 giorni aumentando il dosaggio del nuovo alimento a scapito di quello da sostituire. La somministrazione di farmaci con effetti collaterali anoressizzanti, ovvero che diminuiscono la sensazione di fame, deve possibilmente essere sospesa, in accordo con il Veterinario e solo se la sospensione risulta compatibile con le condizioni patologiche che affliggono il cane. Nel caso di ingestione o intossicazione accidentale di tossine o farmaci è consigliato contattare quanto prima il Veterinario per avere ulteriori indicazioni su come procedere, portando eventualmente il cane presso un Pronto Soccorso Veterinario per effettuare delle procedure in urgenza. La presenza di infiammazione o grave dolore deve sempre essere trattata effettuando oculate terapie mediche che permettano di alleviare lo stato infiammatorio, ad esempio utilizzando specifici antibiotici in corso di un’infezione batterica, oppure utilizzando farmaci antinfiammatori adatti al cane ed alla malattia sottostante. Le opzioni terapeutiche necessarie in corso di patologie del tratto gastroenterico sono molto variabili, ad esempio una condizione di gastroenterite può essere trattata effettuando cambi di dieta, somministrando farmaci antiparassitari, farmaci antinfiammatori o di altra natura, in base alle cause scatenanti. Nel caso di specifiche disfunzioni d’organo è necessario supportare l’organismo per evitare conseguenze secondarie alla loro mancata funzionalità, ad esempio somministrando fluidi ricchi di elettroliti nei casi più gravi di insufficienza renale. La somministrazione di farmaci oressizzanti, ovvero che stimolano l’appetito, o con effetto antiemetico, ovvero che inibiscono la sensazione di nausea, può essere presa in considerazione dal Veterinario in specifici casi. Questi farmaci hanno un effetto a breve termine, pertanto il loro utilizzo viene spesso effettuato in supporto ad altre terapie precedentemente citate. Nei casi di anoressia più prolungata o nel caso in cui il cane fosse impossibilitato a mangiare spontaneamente, come nel caso di un cane che ha subito un’importante procedura chirurgica o che si trova in stato comatoso, possono essere messe in atto delle procedure di alimentazione enterale, utilizzando degli appositi sondini inseriti direttamente nello stomaco o nell’intestino, o di alimentazione parenterale, utilizzando dei sondini endovenosi, garantendo in tal modo la somministrazione adeguata di sostanze nutritive fino ad un’appropriata guarigione. La riduzione di appetito (iporessia) o la perdita di appetito (anoressia) nel cane, devono sempre allarmare il proprietario ed indurlo a consultare tempestivamente un Medico Veterinario. Articolo redatto in collaborazione con il Dr. Francesco Lunetta.Tutte le immagini sono gentilmente concesse dagli Autori. “DVM, Diplomato ECVIM-CA, EBVS® - European Veterinary Specialist in Small Animal Internal Medicine - Animali da compagnia, Endocrinologia non riproduttiva, medicina interna e terapia (Malattie Metaboliche).”Prof. Federico FracassiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

In ambito medico, per incontinenza urinaria si intende la perdita involontaria delle urine. Ciò significa che l’animale non si accorge che sta perdendo le urine e non c’è in alcun modo una componente di volontarietà nel sintomo.Questo primo aspetto è importante per il proprietario, il quale deve cercare di capire, a volte con l’aiuto del veterinario e per aiutare il veterinario stesso, se il proprio animale appunto “perde” le urine o piuttosto urina volontariamente in casa.In questo secondo caso gli anglosassoni utilizzano un valido termine che è periuria (tipico del gatto, da noi tradotto come “urinazione in luoghi inappropriati”) per descrivere appunto il fatto che l’animale urina dove non dovrebbe (esempio fuori dalla lettiera, sul divano o sul letto) ma a causa di un suo malessere urologico o comportamentale. Come molti di voi lettori/lettrici già sanno, le urine sono prodotte dai reni, si raccolgono nelle pelvi renali (o bacinetti renali) e tramite gli ureteri raggiungono la vescica.La vescica stocca le urine durante la giornata (99% del tempo) grazie al fatto che le c.d. strutture sfinteriali a livello vescico-uretrali sono “chiuse”.Quando la vescica è piena una serie di stimoli sensoriali e motori portano alla minzione ovvero alla contrazione ed allo svuotamento della vescica stessa (1% del tempo). Perché ciò avvenga le strutture sfinteriali devono rilassarsi e permettere il passaggio dell’urina che poi arriva all’esterno tramite l’uretra e il meato urinario (che si trova nel vestibolo vaginale nella femmina o nel glande del maschio).In un animale con incontinenza urinaria, qualcosa in questo apparentemente semplice, ma in realtà molto complesso, sistema non funziona come dovrebbe! L’incontinenza urinaria viene approcciata in ambito clinico in vari modi.Il modo più semplice e pratico è quello che cercare di comprenderne bene alcuni aspetti che oggi chiamiamo fenotipici ovvero il quando avviene (esempio quando il cane dorme o è sdraiato o in qualunque momento della giornata), il come avviene (esempio se l’incontinenza è continua e a piccole gocce piuttosto che abbondante e magari dopo la minzione), in quale tipologia di animale avviene (gatto vs cane; animale giovane vs anziano; castrano vs intero) e se l’incontinenza è associata o meno ad altri sintomi urologici o neurologici.Il proprietario ha un ruolo fondamentale per effettuare questa caratterizzazione e molte domande che verranno formulate da noi veterinari sono appunto mirate a capire questi aspetti. Nel cane, una delle situazioni più comuni che porta a incontinenza urinaria è la c.d. incontinenza urinaria post-sterilizzazione. Si tratta di una problematica relativamente comune e che colpisce soprattutto le femmine (occasionalmente i maschi).La sterilizzazione si associa alla scomparsa di ormoni sessuali che sono utili anche alle vie urinarie.In particolare, l’assenza di estrogeni si associa alla comparsa di una ridotta capacità di continenza delle urine in vescica legata a ridotta attività e debolezza delle strutture sfinteriali. In termine tecnico si parla di USMI (urethral sphincter mechanism incompetence o incompetenza dei meccanismi sfinteriali uretrali).Sulla base di numerosi studi scientifici, i fattori che ad oggi sono stati maggiormente associati alla comparsa di incontinenza urinaria post-sterilizzazione sono la precocità con cui viene effettuata la sterilizzazione e la mole che l’animale raggiungerà da adulto: in parole più semplici il rischio sarà maggiore quanto prima la cagna sarà sterilizzata e quanto più grande sarà da adulta.Per queste ragioni oggi sappiamo che il rischio è più significativo per i cani grossa mole. Anche nel maschio la mole dell’animale sembra essere un fattore predisponente alla comparsa di questo sintomo mentre non è noto il ruolo della precocità della sterilizzazione.Nel gatto, per nostra fortuna, il problema non si verifica in associazione alla sterilizzazione, ma esistono rare forme congenite di incompetenza dei meccanismi sfinteriali uretrali che rendono incontinenti i gattini già alla nascita. I cani femmina che soffrono di incontinenza post-sterilizzazione hanno alcuni sintomi caratteristici: l’incontinenza compare a distanza di mesi/anni dalla sterilizzazione; l’incontinenza è tipicamente saltuaria/occasionale all’inizio, poi può aumentare di frequenza; il cane è incontinente soprattutto quando dorme o riposa ed è sdraiato (si pensa che questo sia secondario ad un ridotto controllo volontario associato a un aumento della pressione a livello addominale); il cane sta bene per tutto il resto e di solito non ha altri sintomi specifici.Molti animali incontinenti (a prescindere dalla causa) si lambiscono frequentemente l’area genitale poiché la trovano imbrattata di urina e possono soffrire di dermatite nell’area perineale sempre legata al contatto prolungato della cute con l’urina. La diagnosi di questo tipo di incontinenza urinaria si ottiene con una visita urologica approfondita (di solito nella norma) che come avete potuto leggere sopra, tuttavia, comprende tante domande per quella che si chiama la raccolta anamnestica.ll protocollo diagnostico prevede l’esecuzione di diagnostica per immagini (ecografia addominale o in taluni casi radiografie), esami ematochimici di base ed esame delle urine con urinocoltura.Di solito i risultati di questi esami sono nella norma. Trattandosi tuttavia di una diagnosi che noi veterinari definiamo “ad esclusione” o “per esclusione”, oggi esiste la forte raccomandazione di eseguire anche l’esame endoscopico (endoscopia delle vie urinarie) mirato ad escludere eventuali malformazioni che possono essere esse stessa causa o concausa dell’incontinenza urinaria.Tra le più comuni malformazioni presenti nella cagna ricordiamo i c.d. setti vaginali o l’ectopia degli ureteri (vedi dopo). Un primo aspetto che il proprietario di una cagna che soffre di incontinenza urinaria post-sterilizzazione deve capire è che, nella maggior parte dei casi (come scritto sopra), il cane sta “bene” e il problema della perdita urinaria è appunto un “problema” soltanto per noi umani!Questo poiché in alcuni casi, vedi ad esempio cani di grossa mole che vivono esclusivamente in casa, le perdite urinarie possono essere davvero abbondanti e creare un disagio notevoli per il proprietario. Il disagio è sicuramente inferiore per gli animali che vivono fuori gran parte della giornata. Esistono vari approcci terapeutici per risolvere o più spesso ridurre il sintomo incontinenza in corso di incontinenza post-sterilizzazione. Si va dal “semplice” approccio farmacologico in monoterapia o terapia combinata, a interventi eseguiti per via endoscopica, fino a interventi di nuova generazione (es.: applicazione di un c.d. sfintere artificiale).La decisione su quale approccio utilizzare deve essere presa in accordo con il veterinario e su suo consiglio e sulla base della gravità del sintomo e del “disagio” che questo sintomo ci arreca come proprietari.Uno dei farmaci che maggiormente utilizziamo si chiama fenilpropanolamina ed è un farmaco che, quando somministrato con costanza, aumenta il tono delle strutture sfinteriali e può portare a ottimi risultati. Come tutti i farmaci, non è privo di effetti collaterali e di conseguenza l’utilizzo deve essere valutato attentamente in termini di effettiva necessità di iniziare il trattamento e di dose da utilizzare. Anche il dosaggio può essere modulato in modo significativo su attento consiglio del veterinario. Una malattia spesso sottovalutata e causa di incontinenza urinaria nel cane (rara nel gatto, ma possibile) è una malformazione che prende il nome di ectopia degli ureteri. Per ectopia degli ureteri si intende il fatto che gli ureteri non sboccano nella loro sede normale (c.d. trigono vescicale o vescico-uretrale), ma sboccano “altrove” e sono appunto “ectopici”.Lo sbocco degli ureteri in corso di ectopia ureterale può essere molto vicino alla posizione normale, lungo il decorso dell’uretra o nella vagina. Nel maschio, talvolta, lo sbocco può essere a livello della prostata. Il tipo di ectopia e la sede della stessa condizionano enormemente la gravità del sintomo. L’ectopia degli ureteri è maggiormente segnalata in cani di media/grossa taglia quali ad esempio il Golden retriever, il Labrador retriever, il Siberian Husky, il Samoiedo, l’Amstaff, i Bulldog e il Border Collie, ma possono essere colpiti anche i meticci o animali di piccola taglia come alcuni Terrier e il Barboncino.Si potrebbe supporre che un animale con ectopia degli ureteri debba sempre e per forza essere gravemente incontinente, tuttavia questo non è vero e molti animali con questa malformazione addirittura non hanno incontinenza o hanno un sintomo saltuario.Nei casi più gravi l’incontinenza è continua (esempio piccole gocce di urina che fuoriescono durante tutta il giorno) e presente dalla nascita.Trattandosi di una malformazione, l’ectopia ureterale è presente già dalla nascita, ma i sintomi possono comparire già nel neonato, nel cucciolo o nell’animale molto giovane, o talvolta soltanto nell’adulto.È oggi ben noto, inoltre, che l’ectopia degli ureteri così come altre malformazioni delle vie urinarie possono associarsi a infezioni delle vie urinarie ricorrenti. La diagnosi di ectopia degli ureteri si basa anche in questo caso sulla visita urologica completa e su una corretta e approfondita raccolta anamnestica.Il protocollo diagnostico prevede l’esecuzione di esami ematochimici di base, esame delle urine, urinocoltura e diagnostica per immagini (ecografia e radiologia). In taluni casi può essere utile la tomografia computerizzata.Anche in questo caso, tuttavia, l’esame d’elezione per la maggior parte dei pazienti è l’endoscopia delle vie urinarie. L’endoscopia, infatti, consente di diagnosticare con certezza l’ectopia ureterale e oggi, tramite un intervento con laser consente di risolvere il problema in sede endoscopica senza ricorrere ad un classico intervento chirurgico a livello addominale.La chirurgia rimane comunque l’unica soluzione per alcune tipologie di ectopia ureterale. La prognosi di questa malattia, che ricordiamo è una malformazione, è buona se il paziente riceve il giusto trattamento a seguito di una corretta diagnosi.In molti casi l’incontinenza viene completamente risolta, o comunque si assiste, anche grazie a trattamenti combinati (es.: ablazione laser + farmaci), ad un significativo miglioramento della situazione che diventa compatibile con una gestione non troppo stressante né per il cane né per il proprietario.Vista la complessità della situazione, è evidente come sia necessario rivolgersi ad un veterinario esperto per poter ricevere i giusti consigli. È innegabile, tuttavia, che anche i costi economici, oltre a quelli emotivi, possono essere importanti quando si ha un cane con questa problematica. Le cause di incontinenza urinaria sono tuttavia numerose e a volte questo sintomo si compagna ad altri sintomi/segni clinici di natura urologica.Alcuni cani che soffrono di urolitiasi (calcoli alle vie urinarie), infezioni delle vie urinarie, malformazioni o più raramente neoplasie delle vie urinarie, possono essere talvolta incontinenti oltre a mostrare altri segni più caratteristici quali difficoltà a urinare, emissione di piccole quantità di urina frequentemente durante la giornata, dolore alla minzione ed ematuria.In questi casi sarà necessario un protocollo diagnostico completo e mirato a identificare la causa del problema prima di poter decidere la terapia. In molti di questi casi la prognosi è buona. Ultima (ma non ultima) condizione da valutare quando si ha un cane o un gatto con incontinenza è quella neurologica. In questi casi, la visita neurologica sarà fondamentale e potrà evidenziare problematiche di vario tipo, ma nella maggior parte dei casi di incontinenza di tipo neurologico si tratta di malattie del midollo spinale e dei nervi spinali. In conclusione, l’incontinenza urinaria è una condizione relativamente frequente nel cane e rara nel gatto.Si tratta di un sintomo da non sottovalutare mai e che deve richiedere una valutazione approfondita da parte del medico veterinario.Capire qual è il problema, in questo come in altri casi, è il primo passo per poter decidere che terapia impostare ed avere i risultati che speriamo.Oggi, le conoscenze e la tecnologia che possiamo applicare in ambito medico hanno permesso molti passi avanti anche in ambito urologico. Dobbiamo saper sfruttare al meglio tutto ciò per poter assicurare ai nostri animali una buona qualità di vita. “DVM, Professore associato Ospedale veterinario universitario (DIMEVET) Alma Mater Studiorum – Università di Bologna - Esperto MYLAV – Nefrologia e Urologia”Prof. Francesco DondiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

La febbre indica una situazione in cui la temperatura corporea aumenta oltre il proprio limite fisiologico: nei gatti la temperatura corporea (rettale) normale oscilla tra i 38°C ed i 39°C, ma in presenza di particolari sostanze dette “pirogene” l’organismo mette in atto diversi processi di adattamento che portano ad un aumento della temperatura corporea. La maggior parte delle sostanze pirogene, ossia che causano lo sviluppo di febbre, derivano dal sistema immunitario del gatto stesso, come risposta a diverse malattie infettive o di alcuni tipi di disturbi non infettivi. Anche quando il gatto si trova in situazioni gravemente stressanti, come ad esempio dopo un viaggio in macchina e/o durante una visita del Veterinario, si può riscontrare un aumento della temperatura corporea; questa condizione si definisce più propriamente “ipertermia” ed è dovuta ad una incapacità di dissipare correttamente il calore corporeo in eccesso. Altre condizioni che possono portare allo sviluppo di ipertermia sono, ad esempio, il permanere per lunghi periodi di tempo in ambienti molto caldi, umidi e poco ventilati o causati dall’ingestione di alcuni farmaci e droghe. Per quale motivo i gatti sviluppano la febbre? Lo sviluppo di febbre è un probabile adattamento evolutivo che i gatti e gli altri mammiferi (così come gli uccelli o alcuni altri animali vertebrati e invertebrati) hanno sviluppato come forma di protezione nei confronti delle infezioni. La presenza di febbre nel gatto non è, tuttavia, sempre dovuta alla presenza di microrganismi patogeni, poiché la produzione delle sostanze pirogene (che causano febbre) può avvenire anche per infiammazioni sterili, in corso di alcune malattie del sistema immunitario o per la presenza di tumori. L’aumento della temperatura corporea può aiutare a combattere gli organismi patogeni presenti nel gatto, portandoli alla morte. L’utilità della febbre risiede anche nel fatto che l’attività di alcune cellule del sistema immunitario aumenta in concomitanza all’aumento della temperatura stessa.Le cellule del sistema immunitario sono anche le principali responsabili della produzione di sostanze pirogene (es., citochine, interleuchine) che portano alla stimolazione dell’ipotalamo, un organo del sistema nervoso centrale adibito alla regolazione della temperatura corporea, determinando così lo sviluppo di febbre. La febbre, in questi casi, permette quindi di aumentare la possibilità e la velocità di guarigione in corso di malattie infettive. Nei casi più gravi e duraturi, la febbre può tuttavia anche causare effetti indesiderati all’organismo e determinare un peggioramento dello stato di salute; in questi casi risulta quindi opportuno intervenire abbassare la temperatura corporea e supportare l’organismo in attesa di eliminare la causa scatenante la febbre. LE CAUSE PIU' COMUNI DI FEBBRE NEL GATTOMalattie infettive Le malattie infettive vengono comunemente classificate sulla base eziologica, ovvero identificando il tipo di microrganismo responsabile dell’infezione.Si possono quindi identificare delle infezioni batteriche, come quelle sostenute da emoplasmi (responsabili di alterazioni dei globuli rossi nel sangue che determinano anemia) o micobatteri non-emotropi (spesso causa dello sviluppo di lesioni cutanee).Le infezioni virali sono più spesso causate da virus quali Calicivirus felino (Foto 1), Herpesvirus felino (entrambi cause di problemi oculari o delle vie respiratorie), Coronavirus felino (causa di diverse forme di peritonite infettiva (FIP), ovvero un’infiammazione di un tessuto presente all’interno dell’addome), virus dell’immunodeficienza felina (FIV) e virus della leucemia felina (FeLV) (entrambi cause di varie alterazioni delle cellule del sistema immunitario).Altre forme di infezioni, meno frequenti, possono essere le infezioni fungine (cause di alterazioni cutanee, respiratorie o di altre parti del corpo) ole infezioni protozoarie, come la toxoplasmosi (responsabile di alterazioni del tratto gastroenterico, respiratorio e diversi altri apparati). Foto 1 - gatto femmina di 3 anni affetta da calicivirosi (infezione da Calicivirus felino). Nella foto a sinistra si nota una grave infiammazione del naso (rinite crostosa). Nella foto a destra, la freccia indica una lesione ulcerativa presente nella lingua dello stesso gatto.Si ringrazia la Dott.ssa Francesca Del Baldo per la gentile concessione delle foto. Malattie auto-immunitarie In corso di questo gruppo di malattie le cellule del sistema immunitario del gatto possono erroneamente attaccare il proprio organismo.Alcuni esempi di malattie auto-immunitarie riportate nel gatto sono la poliartrite immunomediata (es., infiammazione delle articolazioni), la meningite immunomediata (es., infiammazione delle membrane che rivestono il sistema nervoso centrale) e l’anemia emolitica immunomediata (che causa la distruzione dei globuli rossi nel sangue) (Foto 2). Foto 2 - sangue di un gatto affetto da anemia emolitica immunomediata, visualizzato tramite un microscopio con lente ad elevato ingrandimento (1000x).Si possono osservare diversi globuli rossi normali (frecce rosse) attorno ad un globulo rosso che è stato distrutto dal sistema immunitario dello stesso gatto (punta di freccia blu): in questi casi i globuli rossi appaiono più pallidi e vengono definite “cellule fantasma” o ghost cell.Malattie infiammatorie non-infettiveL’infiammazione di alcuni tessuti del corpo in assenza di agenti infettivi sono alcune delle possibili, seppur rare, cause di febbre nel gatto.Alcuni esempi sono la steatite sterile (i.e., infiammazione del tessuto adiposo) o la linfoadenite sterile (i.e., infiammazione dei linfonodi).Malattie tumoraliIn alcuni tipi di tumori può essere presente un’aumentata produzione di sostanze pirogene che causano lo sviluppo di febbre nel gatto, in assenza di un’infiammazione o infezione sottostante. Questo evento è stato osservato in alcuni gatti affetti da linfoma, mieloma multiplo ed altre neoplasie.Reazioni avverse ai farmaciRaramente la somministrazione di alcuni farmaci può portare allo sviluppo di febbre nel gatto.Alcuni esempi più comuni sono certi antibiotici (es. penicilline, sulfamidici); inoltre, nei giorni immediatamente successivi alla somministrazione di un vaccino è possibile lo sviluppo di febbre.MISURARE PER INDAGARE LA FEBBRE NEL GATTOLa misurazione della temperatura corporea deve, quando possibile, essere effettuata evitando eccessivo stress per il gatto, poiché questa condizione può determinare un aumento della temperatura.Durante la visita dal Veterinario la temperatura corporea può, infatti, risultare lievemente aumentata per la sola condizione di stress. Quando ritenuto opportuno può essere indicato misurare la temperatura a casa o attendere che il gatto si sia tranquillizzato ed ambientato prima di effettuare una nuova misurazione.L’utilizzo di un termometro rettale rimane la metodica consigliata per la misurazione, in quanto permette di appurare in modo accurato la temperatura corporea.La misurazione della temperatura ascellare è da considerarsi un’alternativa secondaria, in quanto meno accurata; risulta infatti sconsigliata in quei gatti che sono in sovrappeso, a causa dell’elevato spessore della cute.Infine, l’utilizzo di termometri auricolari (che permettono di misurare la temperatura dal padiglione auricolare) risulta sconsigliata nel gatto, in quanto i risultati ottenuti possono essere estremamente variabili ed inaccurati.È importante ricordarsi che i risultati di diverse misurazioni della temperatura corporea possono essere confrontati tra di loro solo se sono stati effettuati con la stessa metodica (quindi, ad esempio, confrontare due diverse temperature corporee misurate per via rettale e per via ascellare non è mai consigliato).Dopo aver confermato uno stato febbrile, il Veterinario indagherà le possibili cause effettuando un’indagine anamnestica (chiedendo al proprietario diverse domane pertinenti le possibili cause di febbre) ed effettuando un esame clinico generale per evidenziare eventuali alterazioni sul corpo (es. ferite, mucose pallide, scolo nasale o oculare, problemi a camminare correttamente, dolore).Nel caso in cui siano necessari degli approfondimenti potranno essere necessarie analisi del sangue (ad esempio esame emocromocitometrico o profilo biochimico sierico), un esame delle urine o alcuni esami per valutare la presenza di microrganismi patogeni (es., test infettivi per valutare la presenza o la pregressa esposizione a specifici virus (es FeLV, FIV, FIP) o un esame delle feci per valutare la presenza di parassiti intestinali).Quando lo stato febbrile permane e non risulta possibile risalire alle cause dopo avere effettuato le prime valutazioni cliniche ed analisi di laboratorio, si definisce la febbre "di origine sconosciuta".Questa condizione necessita di un maggiore approfondimento diagnostico, tramite eventuali esami colturali per batteri o funghi, esami di diagnostica per immagini (es. ecografie, radiografie), esami citologici su vari organi o liquidi corporei (es. liquido articolare, da lavaggio polmonare), test per specifici agenti infettivi o malattie auto-immunitarie (es. esami sierologici, PCR), dei prelievi di liquido cerebro-spinale o di midollo osseo.IL TRATTAMENTO DELLA FEBBRE NEL GATTOLa terapia prescritta dal Medico Veterinario sarà sempre essere indirizzata, quando possibile, ad eliminare la causa scatenante della febbre, permettendo al corpo di ritornare a regolare correttamente la temperatura.Raffreddare il corpo in caso di febbre non è consigliato, a meno che non sia presente una temperatura corporea estremamente elevata (al di sopra dei 41°C) che possa mettere a rischio la vita del gatto.Gli antibiotici si utilizzano esclusivamente se la febbre è di origine batterica e non hanno efficacia se la febbre è di origine virale, parassitaria, immuomediata o neoplastica.L’utilizzo di antibiotici deve sempre essere oculato e scelto dal Medico Veterinario, in base al tipo di microrganismo identificato. È altresì importante attenersi strettamente alle indicazioni farmaceutiche previste per la somministrazione di questi farmaci, al fine di evitare una scarsa efficacia delle terapie o lo sviluppo di antibiotico-resistenza da parte dei microrganismi (ovvero quella condizione in cui i microrganismi diventano resistenti al farmaco, causando il fallimento delle terapie prescritte).La somministrazione di farmaci anti-infiammatori deve essere effettuata soltanto in corso di specifiche malattie (es., alcune malattie del sistema immunitario) o per alleviare lo stato di malessere del gatto, in caso di grave infiammazione o dolore. Questi farmaci possono, tuttavia, portare anche allo sviluppo di diversi effetti collaterali se usati impropriamente (es., alcuni farmaci anti-infiammatori non steroidei possono causare un danno renale, vomito o diarrea), pertanto il loro utilizzo deve essere sempre deciso dal Medico Veterinario, monitorando lo stato di salute del gatto.Il trattamento empirico con farmaci antibiotici o anti-infiammatori (ovvero basato soltanto su ipotesi di quale possa essere la malattia sottostante, prima di averne appurato con elevata certezza la presenza) viene preso in considerazione da parte del Medico Veterinario esclusivamente in corso di gravi stati di salute del gatto, che potrebbero metterne a rischio la vita nel breve termine.L’utilizzo di terapie mirate ha, infatti, lo scopo di evitare l’utilizzo improprio di farmaci che possono peggiorare lo stato di salute del gatto e risolvere più velocemente ed efficacemente lo stato febbrile che lo affligge.Articolo redatto con la partecipazione del Dr. Francesco Lunetta“DVM, Diplomato ECVIM-CA, EBVS® - European Veterinary Specialist in Small Animal Internal Medicine - Animali da compagnia, Endocrinologia non riproduttiva, medicina interna e terapia (Malattie Metaboliche).”Prof. Federico FracassiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Principalmente il cane si gratta, si mordicchia o si lecca insistentemente, se ha prurito. Sfatiamo il mito “se il cane si gratta è normale”, in realtà probabilmente ha prurito e può causarsi diradamento del mantello con pelo "accorciato", fino alla mancanza di pelo con escoriazioni. E' necessario individuare la causa, tramite una visita dermatologica applicando un adeguato iter diagnostico e conseguente protocollo terapeutico. Il prurito può essere causato da ectoparassiti come gli acari della rogna sarcoptica o la Cheyletiella, oppure il parassita può indurre ipersensibilità (allergia) tramite l'inoculo di saliva quando "punge" (pulci). Sfatiamo il mito "se non vedo le pulci non sono la causa del prurito", in realtà se il cane ne è allergico, con una sola "puntura", può grattarsi fino a 2 settimane dopo, inoltre mordicchiandosi mangia le pulci e quindi noi non le vediamo (possiamo eventualmente solo trovare le feci delle pulci stesse). Causano prurito anche l'allergia ad allergeni alimentari (allergia al cibo) o ad allergeni ambientali (muffe, pollini, acari della polvere e degli alimenti). Sfatiamo il mito "se il cane si gratta cambio l'alimento e se migliora è allergico al cibo", in realtà se la qualità dell'alimento migliora potrebbe grattarsi meno, ma non è diagnostico di allergia al cibo. Per la diagnosi definitiva il cane deve smettere completamente di grattarsi quando si elimina l'alimento "incriminato" (dieta privativa) e ricominciare a grattarsi reintroducendolo (prova della scatenamento). Escludendo le cause precedenti rimane l'allergia ad allergeni ambientali (dermatite atopica), più frequentemente pollini, acari della polvere o degli alimenti. Sfatiamo il mito "raggiunta la diagnosi risolto il problema", in realtà è possibile controllare la sintomatologia utilizzando la migliore associazione di terapie per quell'individuo per ottenere la migliorare qualità della vita, utilizzando il minor numero di farmaci, con minori effetti collaterali. Inoltre sarà necessario sempre trattare anche le infezioni secondarie (batteriche o da Malassezia) che possono aumentare il prurito nelle allergie. Quindi quando un cane si gratta sfatiamo il mito del “consiglio dell’amico” ed andiamo subito dal Medico Veterinario che dopo la visita eseguirà “l’algoritmo diagnostico e terapeutico” necessario per curare il nostro amico cane. “DVM, Diploma Master Universitario II livello in Dermatologia Veterinaria, ECVP - Resident European College of Veterinary Pathologists (Istologia generale e Dermatopatologia).”Dr. Luca PazziniAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Nel gatto, l’aumento della sete (polidipsia) e della produzione urinaria (poliuria) possono essere conseguenti a diverse cause. In questo articolo andremo ad esaminarne alcune tra le cause più frequenti, fornendo inoltre consigli pratici su come gestire il proprio animale in attesa di una diagnosi nonché su come fornire al Medico Veterinario tutte le informazioni necessarie per un rapido inquadramento del problema. Con il termine polidipsia si intende un aumento del volume dei liquidi assunti. La polidipsia può essere il sintomo primario, oppure, più frequentemente, può essere la conseguenza ad un aumento delle perdite di liquidi attraverso la minzione (poliuria). L’incrementata produzione di urine o poliuria è infatti un’importante causa di disidratazione, a cui l’animale risponde bevendo maggiormente. Come posso capire se il mio gatto beve ed urina troppo? Oggettivare se il proprio gatto ha poliuria e/o polidipsia non è semplice. In condizioni normali, il gatto ha la tendenza ad assumere scarse quantità di acqua durante la giornata. Ciò è ancora più vero se viene alimentato principalmente con alimento umido. Se il gatto manifesta un improvviso cambio di abitudini, in termini di aumento del tempo trascorso presso la ciotola o di ricerca di acqua presso rubinetti o sanitari, potrebbe rappresentare il primo segnale di aumento della sete. Per oggettivare il dato, è possibile misurare la quantità di acqua somministrata nell’arco delle 24 ore riempiendo la ciotola facendo uso di una bottiglia o di un qualsiasi contenitore graduato. Se il gatto assume una quantità di acqua > 45 ml/kg in 24 ore (ad es, per un gatto di 5 kg più di 225 ml in 24 h), è indicativo di uno stato di polidipsia. Avere una comprensione più accurata della quantità di acqua consumata semplificherà la valutazione del Medico Veterinario nel rilevare eventuali alterazioni della sete. La misurazione del peso specifico urinario, effettuabile dal Medico Veterinario attraverso un rifrattometro, completerà la valutazione complessiva al fine di confermare la veridicità del sintomo percepito. Infatti, gli aumentati livelli di sete e minzione nei gatti sono comunemente associati a una ridotta concentrazione delle urine. Il sintomo poliuria/polidipsia, nonostante non debba sempre destare preoccupazioni, potrebbe fungere da segnale di allarme riguardo a una potenziale malattia sottostante. Pertanto, il veterinario consiglierà una serie di indagini per individuare la causa sottostante. Ottenere una diagnosi tempestiva può permettere un trattamento rapido, riducendo sia l'intensità della sete che, soprattutto, l'evoluzione della malattia di fondo. Può essere utile ridurre la quantità di acqua a disposizione del mio gatto? Ridurre deliberatamente l’accesso all’acqua da parte del gatto è un comportamento da evitare sempre, poiché può portare a rapida disidratazione dell’animale, con possibili gravi conseguenze. Al contrario, a fronte di un aumento della sete, è necessario garantire sempre il libero accesso all'acqua e rivolgersi prontamente al Medico Veterinario per indagare il problema. Quali sono le principali patologie che portano a poliuria e polidipsia nel gatto? Nella seguente tabella sono riportate le più comuni cause di poliuria e polidipsia nel gatto. Tra di esse troviamo le malattie renali, le malattie ormonali, le malattie del fegato e le anomalie degli elettroliti (sali minerali) nel sangue, che a loro volta riconoscono diverse cause. CAUSE COMUNI DI POLIURIA E POLIDIPSIA NEI GATTI Malattia renale cronica Condizione degenerativa a carico dei reni Diabete mellito Aumentata concentrazione di glucosio nel sangue dovuta ad una carenza nella produzione e/o azione di insulina Ipertiroidismo Aumentata produzione degli ormoni tiroidei Pielonefrite Infezione a carico dei reni Ipercalcemia Aumentata concentrazione di calcio nel sangue, dovuta a malattie ormonali o tumorali, piuttosto che a causa ignota Insufficienza epatica Ridotta funzionalità del fegato, può derivare da diverse patologie epatiche Ipokaliemia Ridotta concentrazione di potassio nel sangue, spesso legata a malattie del rene o dell’intestino Diabete insipido Ridotta produzione e/o azione dell’ormone vasopressina, implicato nel regolare la capacità a concentrare le urine da parte dei reni. Tab. - Malattie più comunemente implicate nell’aumento di sete e minzione del gatto. Le indagini consigliate dal Medico Veterinario saranno personalizzate in base alla storia clinica, all'età e ai risultati della visita generale dell’ animale. Spesso, verranno raccomandate analisi del sangue e delle urine, comprese urinocolture per identificare eventuali batteri responsabili di infezioni urinarie. A seconda dei risultati, potrebbero essere necessari ulteriori esami per individuare anomalie ormonali o problemi di funzionalità epatica. Esami di diagnostica per immagini, come radiografie toraciche o ecografie addominali, potrebbero essere cruciali per una valutazione completa del paziente. Malattia renale cronica Benché possa colpire gatti di ogni età, questa malattia è di riscontro molto frequente nel gatto anziano, colpendo circa 8 gatti su 10 al di sopra dei 15 anni. I reni svolgono un’azione di “filtro” per l’organismo. La loro progressiva degenerazione è seguita da perdita della funzionalità e di conseguenza l’accumulo nel sangue di alcuni cataboliti, ovvero sostanze di scarto normalmente eliminate attraverso le urine. I reni sono inoltre implicati nel bilancio idrico ed elettrolitico. Pertanto, la disfunzione renale comporta la produzione di abbondanti quantità di urine e poco concentrate, cui consegue disidratazione dell’animale, che manifesterà di conseguenza un notevole aumento della sete. Altri sintomi frequenti di malattia renale cronica sono la perdita di peso, la riduzione dell’appetito, la letargia e, negli stadi più avanzati, la comparsa di alitosi e vomito ricorrente. Il Medico Veterinario può efficacemente diagnosticare la malattia renale cronica attraverso la raccolta di una dettagliata storia clinica, la visita generale (comprensiva della misurazione della pressione sistemica), analisi del sangue e delle urine, e l'esecuzione di un'ecografia addominale. Essendo una condizione progressiva e irreversibile, la malattia renale cronica non può essere completamente guaribile. Tuttavia, una diagnosi tempestiva consente di rallentare significativamente la sua progressione mediante opportune modifiche dietetiche e trattamenti farmacologici. Ipertiroidismo Questa malattia è caratteristica del gatto adulto/anziano e rappresenta la malattia endocrina più comune del gatto. L’ipertiroidismo è causato dalla presenza di un tumore tiroideo, generalmente benigno, che produce un eccesso di ormoni tiroidei. Questo incremento ormonale provoca diverse conseguenze nei gatti affetti, tra cui aumento della sete e della minzione, eccessivo appetito, progressiva perdita di peso (dimagrimento) e la comparsa di un mantello di aspetto scadente dovuto alla disidratazione. Inoltre, possono manifestarsi alterazioni comportamentali, come irrequietezza ed iperattività, nonché sintomi gastro-intestinali ricorrenti, quali vomito e diarrea. La diagnosi di questa malattia si basa sulla raccolta di una dettagliata storia clinica che il proprietario potrà raccontare e sulla visita generale del Medico Veterinario che potrà effettuare anche la palpazione del collo, la misurazione della pressione sistemica, l'auscultazione cardiaca, oltre all'esecuzione di analisi del sangue e delle urine. In caso di sospetto clinico di ipertiroidismo, il Medico Veterinario consiglierà la misurazione degli ormoni tiroidei nel sangue, necessaria per ottenere la diagnosi. Ottenere la diagnosi di questa malattia è essenziale poiché esistono diverse opzioni terapeutiche in grado di gestire i sintomi o, in alcuni casi, di consentire la completa guarigione del gatto. Nei gatti adulti con una buona prospettiva di vita e in assenza di altre malattie debilitanti, è possibile individuare la localizzazione e le dimensioni del tumore tiroideo attraverso tecniche avanzate di diagnostica per immagini (scintigrafia tiroidea). La radioiodoterapia, che comporta la "distruzione" del tumore mediante l'uso di iodio radioattivo, rappresenta in tali situazioni la terapia preferenziale, portando a una risoluzione definitiva del quadro nel 95% dei casi. Altre opzioni terapeutiche, come l'intervento chirurgico, la terapia medica o l'adozione di una dieta a basso o nullo contenuto di iodio, potrebbero essere considerate dal Medico Veterinario in base alle caratteristiche specifiche del quadro clinico del gatto. Diabete mellito È la seconda patologia endocrina più comune nel gatto. Alla base di questa endocrinopatia si riscontra una produzione insufficiente di insulina e/o la sua perdita di efficacia, che comportano un aumento dei livelli di glucosio (uno zucchero semplice) nel sangue e nelle urine. La presenza di glucosio nelle urine, definita glicosuria, oltre a predisporre il gatto a possibili infezioni batteriche, provoca la produzione di grandi quantità di urine poco concentrate. In questa situazione, la disidratazione conseguente spinge l'animale a bere in modo eccessivo. Nei gatti diabetici, ulteriori manifestazioni cliniche associate all'aumento della sete e della minzione includono un eccessivo appetito e una progressiva perdita di peso. Nel caso in cui la diagnosi venga ritardata, il diabete mellito potrebbe causare un appoggio anomalo sulle zampe posteriori (plantigradia). L'iter diagnostico, anche in questo contesto, prende avvio dalla racconto scrupoloso dei sintomi, con particolare attenzione alle abitudini alimentari e all'attività fisica del paziente. La visita clinica e le analisi del sangue e delle urine risultano indispensabili per formulare la diagnosi. La presenza di iperglicemia persistente associata a glicosuria, ossia livelli elevati di glucosio rispettivamente nel sangue e nelle urine, rappresenta di per sé la diagnosi di diabete. Inoltre, la misurazione delle fruttosamine, proteine nel sangue che si legano al glucosio durante iperglicemie prolungate, può ulteriormente assistere il Medico Veterinario nella conferma del diabete mellito e fornire strumenti per il monitoraggio terapeutico. Quando il Medico Veterinario avrà confermato la diagnosi di diabete mellito, il gatto dovrà essere trattato con insulina e una dieta apposita. Saranno previsti frequenti monitoraggi clinici e glicemici nella fase iniziale, al fine di stabilire la dose di insulina più appropriata per l’ animale. Riconoscere e trattare tempestivamente il diabete è cruciale, poiché, se trascurato a lungo, questa patologia può evolvere in una condizione d’urgenza nota come chetoacidosi diabetica. Inoltre, è importante sottolineare che, con un tempestivo e corretto approccio terapeutico, il 20-30% dei gatti diabetici può andare incontro a remissione. Cause meno comuni di Poliuria e Polidipsia nel gatto Il sintomo poliuria/polidipsia nel gatto può dipendere anche da altre cause meno comuni. Ad esempio, alcune diete o determinati farmaci possono essere associati a questo sintomo. Pertanto, è opportuno informare il veterinario su tutti i farmaci somministrati di recente (compresi colliri e creme topiche) e fornire una descrizione dettagliata della dieta che sta assumendo l’animale e delle eventuali supplementazioni. Conclusioni Considerate le molteplici cause di aumento della sete e della minzione nel gatto, l’iter diagnostico potrebbe apparire complesso, articolato ed impegnativo dal punto di vista economico. Va tuttavia precisato che normalmente si procede in maniera sequenziale, escludendo dapprima le cause più comuni, che spesso sono già evidenti con esami ematici e urinari di base. Nei casi più complessi si renderanno necessarie indagini più approfondite. È importante sapere che alcuni degli accertamenti diagnostici necessari potrebbero richiedere l'ospedalizzazione dell'animale. Identificare la causa specifica alla base dei sintomi di poliuria e polidipsia nel gatto è nel pieno interesse dell’animale e potrebbe comportare diversi tentativi diagnostici non sempre garantendo una risposta definitiva. Il raggiungimento di una diagnosi e l’impostazione di una terapia adeguata può tuttavia comportare un netto miglioramento nella qualità di vita del proprietario e dell’animale stesso. “DVM, PHD, Diplomata ECVIM-CA, European College of Veterinary Internal Medicine – Companion Animals.Dr.ssa Francesca Del BaldoAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}
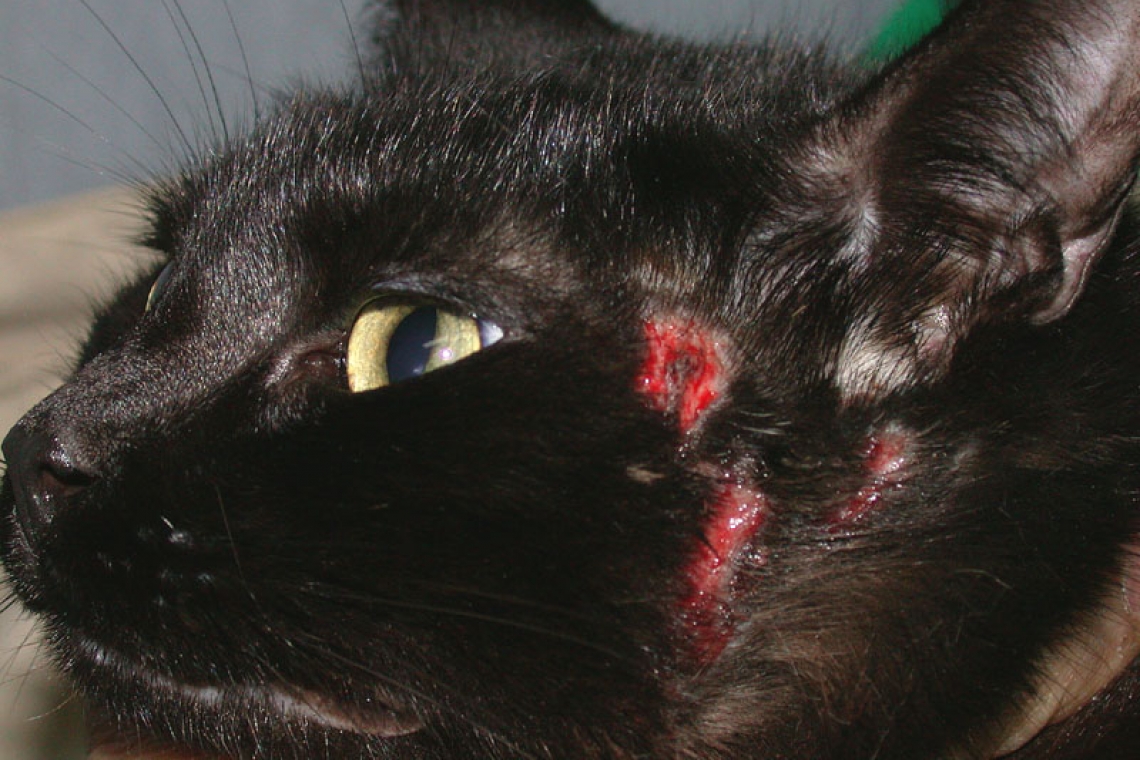
Che cosa è il prurito nel gatto e come si manifesta? Il sintomo prurito è un a sensazione spiacevole che si genera da stimoli periferici che raggiungono il cervello per poi ritornare mediante fibre nervose alla cute.Tale sintomo è molto comune in dermatologia felina e riconosce numerose cause. Bisogna ricordare che la sensazione di prurito non si manifesta solo mediante il grattamento ma, soprattutto nel gatto, anche il leccamento è un classico sintomo di prurito. Quando un gatto presenta prurito? Le malattie dermatologiche pruriginose sono di diversa natura e includono più frequentemente cause parassitarie e allergiche. Meno comunemente possono generare il sintomo prurito nei gatti le malattie metaboliche, infettive (dermatofitosi), immunomediate o neoplastiche. Le allergie, sia alimentari sia nei confronti di allergeni ambientali o di allergeni presenti nella saliva delle pulci, sono sicuramente le cause più comuni di prurito. Quali sono le lesioni cliniche osservate sulla cute dei gatti con prurito? Le manifestazioni cliniche del prurito nel gatto sono molto diverse tra loro e creano talvolta difficoltà d’interpretazione; se a questo sommiamo il fatto che esse non sono indicative della causa sottostante, si capisce come il gatto “dermatologico” sia un paziente molto complesso da gestire. Tra le lesioni dermatologiche associate al prurito sono incluse: le dermatiti erosive-ulcerative della faccia, testa e collo legate all’auto-traumatismo procurato con gli artigli (prurito testa-collo) la cosiddetta “dermatite miliare”, una dermatite caratterizzata da piccole papule eritematose delle dimensioni di un seme di miglio (da qui il termine “miliare”) distribuite su tutto il tronco l’alopecia simmetrica autoindotta, che si manifesta con la riduzione della lunghezza del mantello che il gatto crea mediante un grooming eccessivo legato al forte prurito; le lesioni del cosiddetto complesso granuloma eosinofilico, un gruppo di lesioni dermatologiche che comprende il granuloma eosinofilico (granuloma lineare su profilo posteriore delle cosce o granuloma del labbro inferiore o dei spazi interdigitali ventrali e cuscinetti), l’ulcera indolente labiale e le placche eosinofiliche, solitamente presenti su addome e interno cosce. Fig. 1 - Alopecia autoindotta da leccamento, causata da pruritoFig. 3 - Dermatite miliareFig. 5 - Dermatite erosiva-ulcerativa del collo, causata da auto-traumatismoFig. 7 - Dermatite erosiva-ulcerativa del collo, causata da auto-traumatismoFig. 2 - Alopecia autoindotta da leccamento causata da pruritoFig. 4 - Dermatite miliareFig. 6 - Dermatite erosiva-ulcerativa del collo, causata da auto-traumatismoFig. 8 - Dermatite erosiva-ulcerativa causata da auto-traumatismoFig. 1 - Alopecia autoindotta da leccamento, causata da pruritoFig. 2 - Alopecia autoindotta da leccamento causata da pruritoFig. 3 - Dermatite miliareFig. 4 - Dermatite miliareFig. 5 - Dermatite erosiva-ulcerativa del collo, causata da auto-traumatismoFig. 6 - Dermatite erosiva-ulcerativa del collo, causata da auto-traumatismoFig. 7 - Dermatite erosiva-ulcerativa del collo, causata da auto-traumatismoFig. 8 - Dermatite erosiva-ulcerativa causata da auto-traumatismoCome si diagnostica la causa del prurito nel gatto ? L’iter diagnostico del prurito nel gatto si esegue per esclusione, mediante un approccio ragionato che escluda via via le diverse diagnosi differenziali. Il primo step che il veterinario effettuerà, insieme alla visita clinica, prevede l’esclusione delle malattie infettive (dermatofitosi) o parassitarie (rogne o presenza di pulci) attraverso l’esecuzione di tecniche diagnostiche ambulatoriali (lampada di Wood, esame citologico, esame microscopico del pelo, raschiato cutaneo, semina in terreni selettivi per dermatofiti) e trattamenti di prevenzione con farmaci antiparassitari. Qualora queste malattie venissero escluse, il veterinario procederà alla ricerca di una causa da ipersensibilità (allergia) che potrebbe essere dovuta ad un problema alimentare (reazione avversa al cibo) individuabile mediante una dieta selettiva, basata su fonti alimentari mai ingerite dal paziente, per un periodo minimo di 8 settimane. Al termine di questo trial dietetico restrittivo, qualora il gatto continuasse a grattarsi, il veterinario potrà formulare una diagnosi clinica di ipersensibilità nei confronti di allergeni ambientali e procedere con un test allergico su siero ed un’eventuale immunoterapia allergene specifica. Ma il prurito è sempre su base allergica? Sebbene nella quasi totalità dei casi il prurito nel gatto sia legato a malattie da ipersensibilità, ci sono malattie rare con cause ed aspetti clinici particolari che possono generare prurito, fra queste alcune neoplasie cutanee (linfoma epiteliotropo), sindromi paraneoplastiche (alopecia paraneoplastica, dermatite esfoliativa associata a Timoma), malattie idiopatiche immunomediate (follicolite murale) ecc. La storia del paziente, che deve essere fornita con molta precisione dal proprietario, il segnalamento (età, razza e sesso) e l’aspetto clinico di queste lesioni, possono indirizzare il veterinario verso una di queste diagnosi più complesse. In copertina: gatto con lesioni della testa da autotraumatismo per prurito.Tutte le immagini sono gentilmente concesse dall'Autore.“Medico Veterinario - (Dermatologia ed Allergologia - Citologia ed Istologia dermatologica – Micologia - Parassitologia dermatologica e Otologia)”Dr. Francesco AlbaneseAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Lo scopo di questo articolo è aiutare i proprietari di animali a riconoscere correttamente alcuni sintomi clinici molto frequenti: vomito, rigurgito e tosse. La corretta identificazione di un sintomo rappresenta il punto di partenza imprescindibile per il veterinario ed il racconto del proprietario è fondamentale per questo scopo. Come riconoscere e differenziare il vomito ed il rigurgito Il vomito è uno dei sintomi che è più facile confondere nonostante sia un segno clinico frequente ed uno dei principali ”errori” in cui si può incorrere è confondere il rigurgito con il vomito, in quanto sono sintomi abbastanza simili ma causati da patologie differenti e di conseguenza le diagnosi e le terapie saranno molto diverse. Il vomito è un riflesso difensivo complesso che richiede la coordinazione di molteplici organi e gruppi muscolari e può essere innescato da cause differenti. Il vomito è caratterizzato dalla presenza di “conati”, ovvero violente contrazioni dell’addome craniale con il torace che si alza ed abbassa come un mantice ! I conati si possono verificare solo in corso di vomito. Un ulteriore dato che identifica con certezza il vomito è la presenza nel materiale espulso di schiumosità giallastra (Fig 1), di origine biliare che non si trova mai in presenza di rigurgito o tosse. Per rigurgito, invece, si intende l’espulsione di materiale proveniente dall’esofago e che non ha raggiunto lo stomaco. Al contrario del vomito nel rigurgito l’espulsione passiva del materiale contenuto nell’esofago non richiede la presenza di conati. Inoltre, spesso, in corso di rigurgito l’espulsione del materiale alimentare avviene in maniera inaspettata senza nessun evento premonitore o al limite con la percezione di un minimo disagio, scialorrea e, a volte, poche deglutizioni a vuoto. Caratteristiche che invece possono confondere il proprietario in quanto comuni ai diversi sintomi sono la presenza di materiale denso e biancastro (saliva) simile all’albume d’uovo, la presenza di sangue e di cibo indigerito. Una caratteristica del rigurgito spesso sottovalutata ma molto utile per individuarlo è la tendenza del paziente a rimangiarsi il materiale espulso. In corso di vomito questo comportamento è infrequente. Anche se raramente, il vomito si può verificare subito dopo l’assunzione di grandi volumi di cibo. Quest’ultimo evento è più frequente nei cuccioli e negli animali giovani e famelici. La forma a cilindro tubulare del materiale espulso e il riconoscimento dell’alimento somministrato ( fig 2 ) sono due caratteristiche tipiche del rigurgito, ma si tratta di dati non patognomonici (ovvero che non identificano con certezza il sintomo) ed occasionalmente ingannatori. Fig 1 - materiale schiumoso giallastro, compatibile con vomito di saliva frammista a materiale biliareFig. 2 - Materiale alimentare rigurgitato. Come distinguere la tosse La tosse è ovviamente un sintomo più facile da individuare perché nella sua manifestazione più classica e frequente è identica a quella che si verifica nell’uomo. L’evento che è invece possibile confondere con il vomito ed il rigurgito è definito “riflesso o tosse laringea”. Dal punto di vista fisiologico quando del materiale estraneo reale o percepito che sia (quindi anche il muco prodotto in eccesso durante le tracheo-broncopatie infiammatorie) arriva in contatto con la laringe (in seguito alla tosse “classica”) si innesca tale riflesso. Si tratta di una tosse incompleta in quanto il paziente cerca di espellere il materiale con una espirazione forzata, sonoricamente simile al “ raschio di gola “ dell’uomo che si accompagna spesso ad un movimento in avanti del tronco e del collo del paziente simulando un “finto” conato. Nel cane l’espettorazione di materiale nell’ambiente esterno in seguito alla tosse è raro, in quanto nel cane tale materiale viene generalmente deglutito, ma non impossibile e quando si verifica può confondere ulteriormente il proprietario. Spesso in presenza di riflesso laringeo il proprietario riporta la presenza di conati e interpreta l’evento complessivo come crisi di vomito. Certamente anche il corollario dei sintomi clinici associati al vomito, rigurgito o tosse può e deve aiutare il veterinario ad identificare correttamente il sintomo dal racconto del proprietario. Ad esempio in corso di vomito è frequente che il proprietario rilevi anche altri sintomi gastroenterici come nausea, appetito capriccioso e a volte diarrea. Inoltre nella storia clinica del paziente potrò essere presente una risposta clinica ai farmaci antiacidi ed agli antiemetici. Al contrario in corso di rigurgito non è raro che il proprietario riscontri un appetito aumentato, a volte ossessivo. Questo si verifica sopratutto in corso di patologie ostruttive dell’esofago come ad esempio le stenosi ed i corpi estranei esofagei. Entrambe queste patologie sono ingravescenti ed è quindi importante individuarle il prima possibile.Quindi quando un proprietario dovesse vedere “vomito” ad insorgenza acuta, associato ad un aumento di appetito e anche alla tendenza a rimangiare il materiale espulso allora è necessario ipotizzare che si tratti di rigurgito e condividere rapidamente tali informazioni con il veterinario. “DVM, Citologia apparato gastroenterico e respiratorio, Endoscopia, Malattie Respiratorie, Gastroenterologia".Dr. Enrico BotteroAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

L’arrossamento oculare è una manifestazione clinica comune a tante condizioni nei nostri animali. Può essere associato a situazioni banali e passeggere, come le congiuntiviti follicolari canine o le forme lievi di congiuntivite da Herpesvirus felino, ma anche a patologie più gravi come le ulcere corneali, le uveiti ed il glaucoma. Il rossore congiuntivale che si nota è legato ad un aumento dell’apporto di sangue nel tessuto oculare a seguito di uno stimolo irritativo/infiammatorio e può essere o meno associato a gonfiore (chemosi congiuntivale), a iperlacrimazione (epifora) e a fastidio oculare (blefarospasmo). Nei cani in accrescimento spesso si osserva una condizione di iperemia e lacrimazione, chiamata congiuntivite follicolare, legata alla stimolazione cronica del sistema linfatico congiuntivale da parte di polveri ambientali. Tale condizione preoccupa molto i proprietari, ma in realtà tende a risolversi spontaneamente con la crescita e può essere attenuata dall’uso di antibiotici e cortisonici locali. Spesso nei soggetti allergici, così come avviene a livello cutaneo, anche l’occhio viene interessato da prurito e arrossamento intenso, sia a livello congiuntivale che palpebrale. In questi casi il veterinario potrà prescrivere è spesso necessaria una terapia multimodale per controllare le manifestazioni cliniche con l’impiego di antibiotici, cortisonici, farmaci antiprurito, dieta, terapia anticorpale, vaccini etc. Anche difetti di posizionamento palpebrale (entropion, ectropion) o ciglia “fuori posto” (distichiasi e ciglia ectopiche) creano irritazione continua, innescando l’infiammazione e l’arrossamento della congiuntiva. Queste condizioni si affrontano il più delle volte con una procedura chirurgica, che di solito è risolutiva. Nei gatti la congiuntivite è forse la patologia oculare più frequentemente riscontrata ed è legata all’infezione cronica da Herpesvirus, un agente patogeno praticamente diffuso in tutta la popolazione felina, che resta “nascosto” e innocuo finchè l’animale non subisce uno stress, a seguito del quale si ha un temporaneo calo delle difese immunitarie che permette così la riattivazione del virus e la manifestazione clinica (iperemia, lacrimazione e in casi gravi ulcere corneali). In queste situazioni il gatto viene trattato con antibiotici e antivirali fino alla remissione dei sintomi, ma il proprietario deve essere avvisato delle possibili e frequenti recidive. Se l’arrossamento oculare è improvviso e associato a dolore, è più probabile che ci sia uno stimolo irritativo acuto, potenzialmente pericoloso per l’integrità anatomica e funzionale del globo oculare, come una lesione corneale, un corpo estraneo, un’infiammazione delle strutture interne (uveite) o un importante aumento della pressione endoculare (glaucoma): in questi casi è bene non tergiversare e portare il prima possibile il proprio animale dal veterinario, così da avere una diagnosi tempestiva ed una terapia adeguata. Anche gli arrossamenti cronici non sono da sottovalutare perché potrebbero essere il primo campanello di allarme di malattie altrettanto invalidanti nel tempo, come la cheratocongiuntivite secca e la cheratite superficiale cronica (anche detta “panno corneale”), patologie spesso legate alla razza, che portano nel tempo ad un’infiammazione e opacamento corneale, con progressivo calo della vista se non si instaura la terapia specifica. L’occhio rosso può anche essere legato alla presenza di sangue all’interno dell’occhio. Questa condizione, chiamata ifema, può derivare sia da un evento traumatico contusivo, ma anche da situazioni cliniche più subdole, evidenziate proprio da questo sanguinamento intraoculare, quali distacchi retinici (secondari a ipertensione arteriosa sistemica) o avvelenamenti da rodenticidi anticoagulanti, o ancora in caso di alcune neoplasie oculari. Per concludere quindi, l’occhio rosso non è mai una condizione “normale” ed è bene che venga indagata dal medico veterinario per evitare di trovarsi in situazioni potenzialmente pericolose per la vista e l’integrità dell’organo stesso.“DVM, Dottore di Ricerca in Oftalmologia Veterinaria Specialista in Clinica e Malattie dei Piccoli Animali (Oftalmologia)”Dr. Domenico MultariAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Cos’è l’edema polmonare? L’edema polmonare è un’emergenza, potenzialmente fatale, caratterizzata da un accumulo anomalo di fluidi extravascolari in alcuni comparti del parenchima polmonare, quali l’interstizio (edema interstiziale) e/o gli alveoli polmonari (edema alveolare). Quali sono le cause di un edema polmonare? L’edema polmonare può essere determinato da problematiche cardiache e non, ma le prime risultano sicuramente tra le cause più frequenti e l’edema polmonare in questo caso caratterizza la cosiddetta “insufficienza cardiaca congestizia” o “scompenso cardiaco”. Tra le patologie cardiache più frequenti, potenzialmente responsabili di edema polmonare cardiogeno ricordiamo: La degenerazione mixomatosa della valvola mitrale, che rappresenta la patologia cardiaca acquisita riscontrata più frequentemente nel cane, specialmente nelle razze di piccola taglia. La miocardiopatia dilatativa (DCM), che è la forma di miocardiopatia (ovvero di patologia del muscolo cardiaco) più comune nel cane, specialmente nelle razze di grossa taglia (Dobermann, Terranova, Alano). La miocardiopatia ipertrofica (HCM) che rappresenta la malattia cardiaca più frequente nel gatto, in cui le razze maggiormente a rischio sono il Maine Coon, Ragdoll, Persiano, British Shorthair, Sphinx, anche se si riscontra con una frequenza molto elevata anche nei comuni europei. La miocardiopatia restrittiva; anche questa è una miocardiopatia tipica del gatto ma meno frequente rispetto alla forma ipertrofica. L’endocardite è tra le possibili cause di scompenso cardiaco e quindi edema polmonare nel cane, solitamente negli animali è a prevalenza aortica, a differenza dell’uomo; l’incidenza di questa patologia è piuttosto bassa, si attesta intorno allo 0,05%, e sono maggiormente a rischio cani adulti di grossa taglia. La miocardite (ovvero un disordine infiammatorio del muscolo cardiaco), rappresenta una delle patologie cardiache più complesse da diagnosticare ed ha un’incidenza dell’1,5% nella specie canina fino al 2,5% nella felina. Tachiaritmie. Sono molte le patologie del ritmo cardiaco che possono rendersi responsabili di uno scompenso cardiaco con edema polmonare. Ci sono anche delle cardiopatie congenite, quindi presenti sin dalla nascita, che possono essere responsabili di edema polmonare, tra cui il difetto del setto interventricolare (DIV) ed il Dotto Arterioso Pervio (PDA). Questa malattia è particolarmente frequente in alcune razze come il Pastore Tedesco, Pastore Australiano, Terranova, Border Collie, Maltese, con predisposizione maggiore nei soggetti di sesso femminile. Come posso sospettare uno scompenso cardiaco? L’animale in scompenso cardiaco presenta difficoltà respiratoria, che può essere più o meno evidente a seconda dell’estensione delle lesioni, del soggetto e della specie. Può comparire improvvisamente tosse o, a volte, si può avere solo un aumento della frequenza respiratoria, con respiro affannoso od a bocca aperta, inoltre si può notare una maggiore compartecipazione addominale (guardando il proprio animale si vedono delle escursioni importanti dell’addome durante gli atti respiratori). L’ animale in scompenso cardiaco può anche assumere posizioni particolari, volte ad agevolare la respirazione, come ad esempio la testa particolarmente estesa, allungata sul collo e gli arti anteriori divaricati, oppure comportamenti particolari, come la riluttanza a distendersi, ad adagiarsi nella cuccia ed a mangiare. Quando in un animale si nota una sintomatologia di questo tipo, l’indicazione è sempre quella di contattare il proprio medico veterinario curante e di condurre l’animale in visita d’urgenza nella struttura veterinaria più vicina, evitando per quanto possibile ogni forma di stress, così da non peggiorare una funzione respiratoria già compromessa. Come viene diagnosticato? La diagnosi deve essere confermata in maniera tempestiva in modo da evitare la progressione e la complicazione del quadro clinico, aumentando le probabilità di sopravvivenza. L’edema polmonare viene già sospettato dal veterinario in presenza di una storia clinica di malattia cardiaca, dei sintomi clinici precedentemente descritti e dei rilievi dell’esame fisico, tra cui il riscontro di soffi cardiaci o di aritmie, indicativi di una patologia cardiaca sottostante. Nell’auscultazione dei campi polmonari solitamente si percepiscono particolari rumori respiratori, quali crepitii e rantoli. La diagnosi viene poi confermata con un esame radiografico del torace, oppure da un’ecografia del torace, ed entrambi possono essere utilizzati dal veterinario anche per il monitoraggio del paziente. Nel gatto può essere considerata dal medico veterinario l’esecuzione di un test ematico volto alla ricerca di porzioni di proteine prodotte normalmente dal muscolo cardiaco. Solo una volta stabilizzato l’animale il veterinario potrà ritenere necessario eseguire un esame ecocardiografico, così come esami ematici di laboratorio possono essere necessari per la valutazione complessiva dell’animale in funzione delle necessità terapeutiche che il veterinario deve intraprendere. Quale è la terapia? I soggetti affetti da edema polmonare devono essere gestiti il più delicatamente possibile riducendo al minimo ogni forma di stress. La terapia è di tipo medico, volta a ridurre la congestione venosa ed a migliorare lo stato emodinamico e di ossigenazione del paziente. Quale è la prognosi? La prognosi dell’edema polmonare cardiogeno è riservata. È possibile aumentare le probabilità di sopravvivenza se il paziente viene portato dal veterinario il più rapidamente possibile. Cosa posso monitorare a casa in un animale cardiopatico che ha avuto un edema polmonare? Al proprietario di un animale che ha avuto un edema polmonare, ma in generale al proprietario di ogni soggetto affetto da patologia cardiaca, si consiglia di monitorare con costanza a casa la frequenza respiratoria del proprio animale. Per fare ciò si contano, quando l’animale è in assoluto riposo, gli atti respiratori in un minuto (può risultare più pratico contare gli atti respiratori in 15 secondi e poi moltiplicare per 4. In condizioni normali gli atti respiratori dei nostri animali a casa ed a riposo devono essere inferiori a 30; ovviamente tale parametro è riferito a condizioni di normalità in assenza di altri fattori determinanti un aumento della frequenza respiratoria (stato di agitazione, alte temperature…). Qualora si registri un aumento della frequenza respiratoria del proprio animale si consiglia di contattare il proprio medico curante o di condurre il soggetto a visita di controllo urgente. “Med. Vet., Med Vet, GPCert in Cardiologia - (Cardiologia)”Dr.ssa Marta ClarettiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

Definizione: Nel cane e nel gatto si definisce ipoglicemia una concentrazione di glucosio nel sangue inferiore a 60 mg/dl. Meccanismi di regolazione del glucosio: nei soggetti sani i valori di glucosio ematici sono mantenuti nel range di normalità (70-110 mg/dl) grazie a complessi meccanismi neuroendocrini e cellulari tra loro collegati. I normali livelli di glucosio vengono mantenuti dall’interazione tra l’assorbimento alimentare, i depositi epatici ed il loro rilascio, e gli effetti dei principali ormoni che controllano la glicemia (insulina e glucagone). Il fegato funge da organo di deposito del glucosio, che viene accumulato in questa sede sotto forma di glicogeno e può essere rilasciato in seguito alla glicogenolisi o attraverso la mobilizzazione di acidi grassi o di aminoacidi (gluconeogenesi). Anche altri ormoni oltre all’insulina ed al glucagone, sebbene in misura minore, intervengono nel controllo glicemico aumentando il rilascio di glucosio da parte del fegato o influenzando la risposta cellulare all’insulina; tra questi vi sono i glucocorticoidi, gli ormoni tiroidei, le catecolamine e il progesterone. Il glucosio rappresenta la fonte energetica primaria per l’organismo, in particolare, il sistema nervoso centrale è totalmente dipendente dai livelli di glucosio in circolo. Sintomi clinici: bassi livelli di glucosio nel sistema nervoso (neuroglicopenia) determinano una sintomatologia neurologica di origine centrale, tipicamente caratterizzata da affaticamento, letargia, depressione, incoordinazione, nonché atteggiamenti bizzarri ed episodi convulsivi culminanti in uno stato comatoso. Le manifestazioni cliniche dipendono, tuttavia, dalla durata (ipoglicemie croniche a lenta insorgenza possono essere asintomatiche) e dall’intensità dell’episodio ipoglicemico, solitamente risultano evidenti quando i livelli di glucosio ematici risultano inferiori a 45 mg/dl.In caso si osservi una sintomatologia simile consigliamo di far visitare con urgenza il proprio animale da un Medico Veterinario. Cause di ipoglicemia: La condizione di ipoglicemica può essere il risultato di diversi meccanismi quali: un eccessivo consumo di zucchero da parte delle cellule sane o tumorali tumori che producono insulina (insulinomi) o fattori insulino simili anomalie connesse allo stoccaggio epatico del glicogeno insufficienza epatica (come nel caso di anomalie vascolari [shunt] epatici) carenza di cortisolo (ipoadrenocorticismo o Morbo di Addison) un insufficiente apporto dietetico di glucosio; questo si osserva soprattutto nei cuccioli o in animali giovani, si parla di ipoglicemia giovanile. una combinazione di uno o più di questi meccanismi, come nel caso infezioni sistemiche (sepsi). somministrazione accidentale di insulina somministrazione eccessiva di insulina o di altri farmaci ipoglicemizzanti in un animale diabetico assunzione di xilitolo nel cane (es uso di dentifrici con xilitolo o ingestione di caramelle che contengono xilitolo) Il riscontro di bassi livelli ematici di glucosio può essere anche un artefatto di laboratorio, ovvero il risultato di un intervallo di tempo troppo lungo dal momento del prelievo di sangue alla separazione del plasma o del siero per effettuare l’analisi. Terapia: La terapia migliore per l’ipoglicemia è sempre quella volta alla risoluzione della causa sottostante e deve essere impostata dal Medico Veterinario dopo una diagnosi precisa. Se ciò risultasse impossibile, il Veterinario potrà impostare una terapia sintomatica. Se l’animale è cosciente è possibile offrirgli dell’alimento. Somministrare alimento è una tecnica efficace nel cane e un po’ meno nel gatto. Se l’animale non è cosciente, si preferisce la somministrazione endovenosa di una soluzione a base di glucosio al 2,5-5%. In casi estremamente gravi, con risentimento neurologico, può rendersi necessaria anche la somministrazione di farmaci antiepilettici. Nel caso in cui l’episodio ipoglicemico si verifichi a casa si può ricorrere alla somministrazione per bocca di miele o sciroppi zuccherini. Nel caso in cui si identifichi una causa specifica dello sviluppo dell’ipoglicemia il veterinario potrà instaurare una terapia mirata: pasti piccoli e frequenti possono prevenire l’ipoglicemia giovanile fluidoterapia endovenosa con soluzioni glucosate per contrastare l’ipoglicemia da eccessiva somministrazione di insulina, altri ipoglicemizzanti, sepsi, insufficienza epatica acuta il trattamento ottimale per l’insulinoma o per tumori che producono ormoni simili all’insulina è la rimozione chirurgica del tumore. Se il tumore non può essere rimosso, o in attesa della rimozione, si ricorre a una terapia palliativa rappresentata da pasti piccoli e frequenti, limitazione dell’esercizio fisico, eventuale somministrazione di basse dosi di cortisonici (es prednisolone), eventuale somministrazione orale di diazzossido (un farmaco iperglicemizzante) la somministrazione di cortisonici è utile in caso di ipoadrenocorticismo (Morbo di Addison), insulinoma o altri tumori. antibiotici in caso di sepsi non esistono terapia specifiche per le malattie da anomalo accumulo di glicogeno Decorso: solitamente nei soggetti ipoglicemici le concentrazioni di glucosio vanno monitorate nel tempo fino a quando l’ipoglicemia non rientra. Un’eccezione è rappresentata dall’insulinoma che solitamente non richiede un monitoraggio costante della glicemia. Dopo la rimozione di un insulinoma solitamente la glicemia aumenta rapidamente e alcuni soggetti possono addirittura diventare iperglicemici; in tali casi può essere necessario introdurre una terapia insulinica. Prognosi: solitamente si osserva una buona risposta alla terapia quando l’ipoglicemia è dovuta a giovane età del soggetto (digiuno prolungato), accidentale o eccessiva somministrazione di insulina o Morbo di Addison.La prognosi è più riservata se l’ipoglicemia ha determinato gravi alterazioni neurologiche fino a crisi convulsive.L’asportazione chirurgica di un insulinoma è solitamente buona nel breve periodo. Tuttavia, trattandosi di un tumore che il più delle volte è maligno, non è infrequente osservare metastasi già entro un anno dalla chirurgia. In alcuni casi di insulinoma o altre neoplasie rimosse completamente, si può avere la completa guarigione dell’animale.L’ipoglicemia da sepsi o da insufficienza epatica può essere di difficile gestione e la risposta terapeutica può essere variabile. “DVM, Diplomato ECVIM-CA, EBVS® - European Veterinary Specialist in Small Animal Internal Medicine - Animali da compagnia, Endocrinologia non riproduttiva, medicina interna e terapia (Malattie Metaboliche).”Prof. Federico FracassiAutore #sppb-addon-1719818877863 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877863 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877863 img{}#sppb-addon-1719818877864 { box-shadow: 0 0 0 0 #ffffff; margin:0px 0px 30px 0px;} @media (min-width: 768px) and (max-width: 991px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 20px;margin-left: 0px;}}@media (max-width: 767px) {#sppb-addon-1719818877864 {margin-top: 0px;margin-right: 0px;margin-bottom: 10px;margin-left: 0px;}}#sppb-addon-1719818877864 img{}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}.sp-page-builder .page-content #section-id-1719818877856{padding-top:30px;padding-right:0px;padding-bottom:30px;padding-left:0px;margin-top:0px;margin-right:0px;margin-bottom:0px;margin-left:0px;}#column-id-1719818877862{box-shadow:0 0 0 0 #fff;}

